Первые признаки менингита у детей выражаются вегетативными нарушениями. К ним относят диссоциацию между температурой тела и пульсом, психические нарушения (расстройство сознания, астения). Зрачки становятся неодинакового диаметра, исчезает их реакция на свет. Офтальмологи определяют застойные явления диска зрительного нерва.
Описание
Менингит — это опасное инфекционное заболевание, проявляющееся в виде воспаления оболочек головного и спинного мозга. Данная болезнь достаточно легко передается от человека к человеку и крайне опасна, особенно при возникновении у пациентов младшего возраста.
Высокий уровень опасности говорит о необходимости оперативного реагирования на болезнь, поэтому очень важно знать его причины и уметь определить симптомы такого заболевания, как менингит, у детей.
Течение болезни можно условно поделить на 3 группы:
- молниеносный (фульминантный) менингит – развивается очень стремительно, практически мгновенно проходят все стадии прогрессирования, смерть больного наступает в первые сутки заболевание;
- острый менингит – развитие не стремительное, но быстрое – максимум 3 суток для достижения пика заболевания и смерти больного;
- хронический – протекает длительно, симптомы развиваются по нарастающей, врачи не могут определить, когда менингит получил свое развитие.
Также болезнь можно поделить по локализации:
- базальный – патологический процесс развивается в нижней части головного мозга;
- конвекситальный – локализация воспалительного процесса происходит на передней (выпуклой) части головного мозга;
- спинальный – патологией поражается спинной мозг.
Виды
Менингит опасен тем, что даже при своевременной, правильной терапии он может вызвать серьезные осложнения и отдаленные последствия, такие как периодические головные боли, снижение слуха, зрения, головокружение, эпилептические припадки, которые могут возникать в течение нескольких лет или остаться на всю жизнь.
Менингококковый
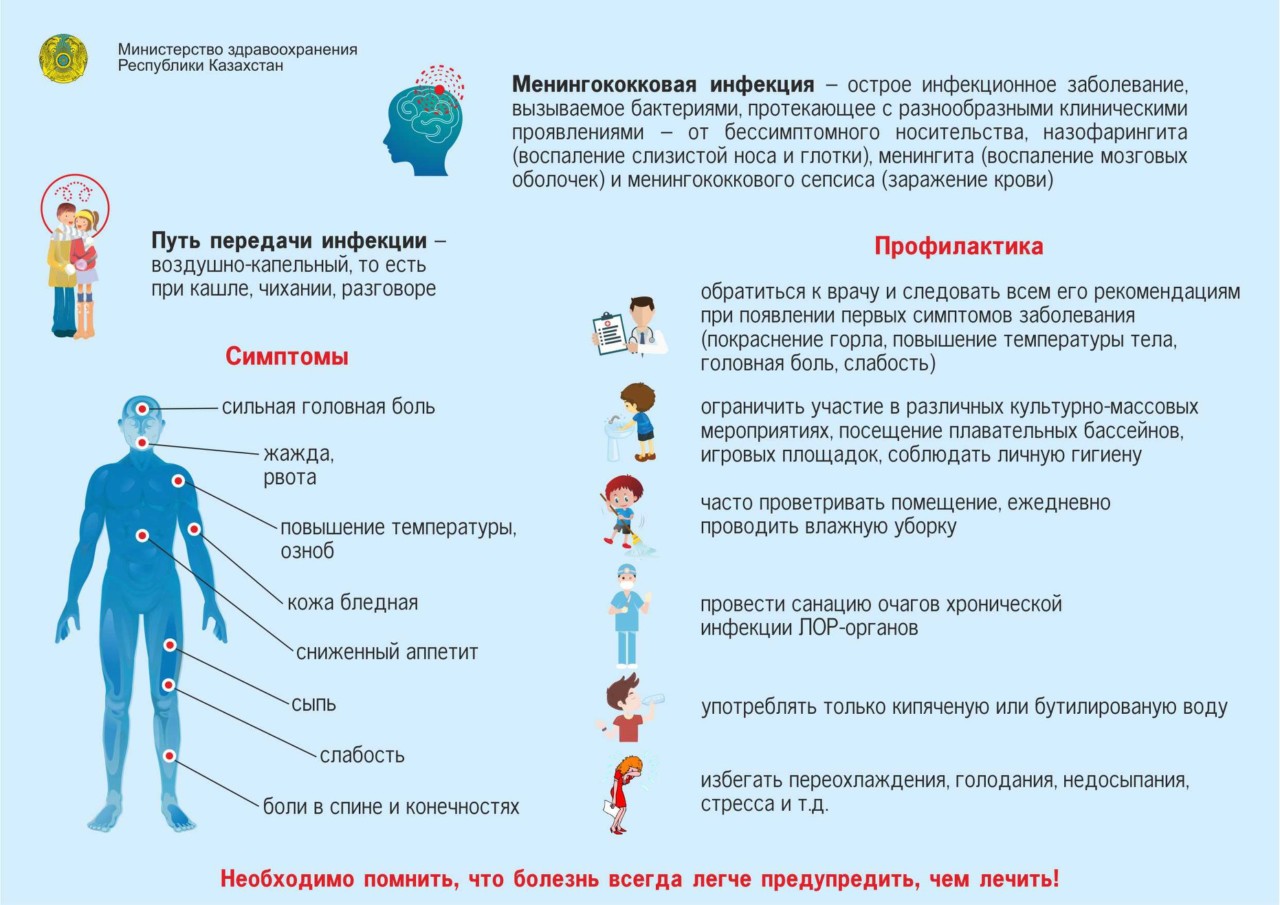
Менингококковая инфекция потенциально смертельна и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Вызывает менингококковый менингит — это бактериальная форма менингита – и это серьезная гнойная инфекция оболочек, окружающих головной и спинной мозг.
Возбудителями менингита является целый ряд разных бактерий. Одна из таких бактерий, способная вызывать эпидемии – Neisseria meningitidis. Выявлено 12 серогрупп N.meningitidis, шесть из которых (A, D, C, W135 и X) могут вызывать эпидемии. Бактерия передается от человека к человеку через капли выделений из дыхательных путей или горла носителя.
Тесный и продолжительный контакт, такой как поцелуй, чихание, кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем (например, в общей спальне или при совместном пользовании посудой), способствует распространению болезни. Бактерии могут переноситься в горле, и иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция распространяется через поток крови в мозг.
Важно! В группу риска входят дети до 5 лет. Особенность инфекции в том, что по причине наличия у менингококка защитной капсулы (равно как и у гемофильной палочки, и у пневмококков) маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции.
Результатом этого является то, что пик менингитов приходится на младших детей. В нашей стране заболеваемость составляет в среднем 5 на 100 тысяч населения в год, что является довольно высоким показателем по сравнению с развитыми странами.
Важно! Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
Менингококковая инфекция протекает в нескольких формах:
- назофарингит – болезнь проявляется в виде насморка;
- менингит – воспаление мозговых оболочек при проникновении бактерии в головной мозг;
- менингококковый сепсис – при проникновении бактерии в кровь.
Другие формы – воспаление легких, воспаление внутренней оболочки сердца (эндокардит), воспаление суставов (артрит), воспаление радужки глаза (иридоциклит).
https://www.youtube.com/watch?v=e3ETQZGXIIg
Пневмококковый
Пневмококковый менингит может иметь острую и хроническую форму. Первая встречается преимущественно у детей 10-15 лет, вторая — у взрослых. В некоторых случаях пневмококковый менингит развивается молниеносно, что часто приводит к летальному исходу уже на 1-2 сутки после начала заболевания. Основные клинические проявления:
- резкое повышение температуры до субфебрильных показателей;
- интоксикация, сопровождающаяся нарушениями сознания;
- тремор конечностей, судороги;
- нарушение функции черепномозговых нервов;
- слабость, головная боль;
- побледнение кожи;
- потеря аппетита, тошнота и рвота.
У больного пневмококковым менингитом возникает беспричинное беспокойство и тревожность. Выражена ригидность затылочных мышц, из-за чего пациент постоянно вынужден лежать с запрокинутой головой. Если инфекция распространилась за пределы мозговой оболочки, и начался сепсис, то у больного могут отмечаться повреждения других внутренних органов.
На коже появляется сыпь, возникает пневмония, перикардит и артрит. Когда у детей диагностируется затяжной менингит, примерно у половины из них остаются грубые неврологические повреждения. Из-за отека мозга у 30-50 % пациентов возможен летальный исход.
Улучшение общего состояния при своевременно начатом лечении происходит через 7 дней, менингеальные и общемозговые проявления начинают обратное развитие после 10 дней болезни. Очищение ликвора происходит позднее, через 21-28 дней. Нередко менингит протекает в затяжной форме, с рецидивами.
Если пневмококковый менингит развился на фоне первичного воспалительного очага (отита, гайморита, мастоидита), то начало его будет практически бессимптомным, а протекание – тяжелым. Такая форма заболевания наиболее часто ведет к летальному исходу.
Гемофильный
Менингит, вызванный палочкой типа В, или HIB-менингит, занимает по частоте 3 место в этиологической структуре бактериальных менингитов. Гемофильный менингит часто наблюдается после перенесенного гриппа.
Этот менингит вызывается гемофильной палочкой. Источникам инфекции является больной человек или носитель. Путь передачи — воздушно-капельный. Чаще болеют малыши в возрасте от 6 месяцев до 1,5 лет, несколько реже — до 4 лет. Наибольшая заболеваемость отмечается в осенне-зимний период.
Выражены симптомы интоксикации: общая слабость, бледность кожи, вялость, сменяющаяся беспокойством, сильнейшая головная боль, повторная рвота.
Если возник гемофильный менингит у детей, иногда у них происходит постепенное ухудшение состояния на фоне имеющегося ОРЗ, отита, конъюнктивита. Рано появляется и быстро прогрессирует расстройство сознания (оглушение, сопор), возможны судороги.
Важно! Менингеальные симптомы становятся выражены со 2 — 4-го дня болезни, особенно ригидность затылочных мышц.
Очаговые симптомы появляются поздно — на 5 — 12-й день болезни. Возможно развитие гемофильного менингита на фоне септицемии. В этом случае выявляют поражения других органов: отит, пневмонию, эпиглоттит, целлюлит, остеомиелит, артрит, геморрагическую сыпь. При адекватной терапии состояние улучшается в течение двух суток, температура тела снижается, уменьшаются общемозговые симптомы.
Вирусный
Вирусный менингит — воспаление серозных оболочек головного мозга, реже спинного, вызываемое инфекцией вирусной природы. Среди всех видов менингита вирусный протекает относительно благоприятно.
Болеют чаще дети, взрослые редко. Регистрируются единичные случаи заболевания, однако могут возникать эпидемические вспышки. Заражение происходит через воздух (воздушно-капельный путь) и загрязненные продукты питания и воду (фекально-оральный).
Вирусный (серозный) менингит вызывают различные вирусы:
- энтеровирусы (70-80% случаев);
- арбовирусы;
- вирусы Коксаки типа А и В;
- эпидемический паротит;
- тогавирусы;
- ВПГ 2 типа;
- цитомегаловирус;
- аденовирусы.
Вирусный менингит имеет острое начало, сопровождается высокой температурой, общей интоксикацией. Может возникать потеря аппетита, тошнота, рвота, диарея. Достаточно часто больной испытывает сонливость, в более тяжелых случаях – спутанность сознания.
Через несколько дней после начала заболевания проявляется менингеальный сидром:
- выраженная головная боль;
- рвота;
- вялость и сонливость;
- непереносимость яркого света и громких звуков;
- повышенное возбуждение и беспокойство;
- ригидность шейных мышц.
Туберкулезный
В основе туберкулезного менингита лежит поражение мозговых оболочек туберкулезной палочкой. Источником туберкулезной палочки (палочка Коха) служат первичные очаги инфекции (лимфатические узлы, легкие, кости и другие органы). Из очага бактерии распространяются по организму, вызывая диссеминированную форму туберкулеза. В головной мозг инфекция проникает гематогенно — с помощью кровеносных сосудов.
Особенность туберкулезного менингита – это чаще всего постепенное развитие. Может появиться субфебрильная температура тела (до 37,5°C), особенно в вечернее время. Постепенно человек начинает худеть, в некоторых случаях появляется рвота, изменяется поведение, исчезает интерес к окружающему миру.
По мере прогрессирования заболевания нарастает головная боль, усиливается бессонница, появляются кошмарные сновидения. Резко ухудшается память, внимание. Этот период называется продромальным и длится от 2 до 8 недель. Затем наступает период разгара инфекции.
В период разгара клиническая картина складывается из симптомов поражения оболочек мозга и симптомов поражения определенных участков мозга, черепно-мозговых нервов и может несколько отличаться у разных пациентов.
Симптомы
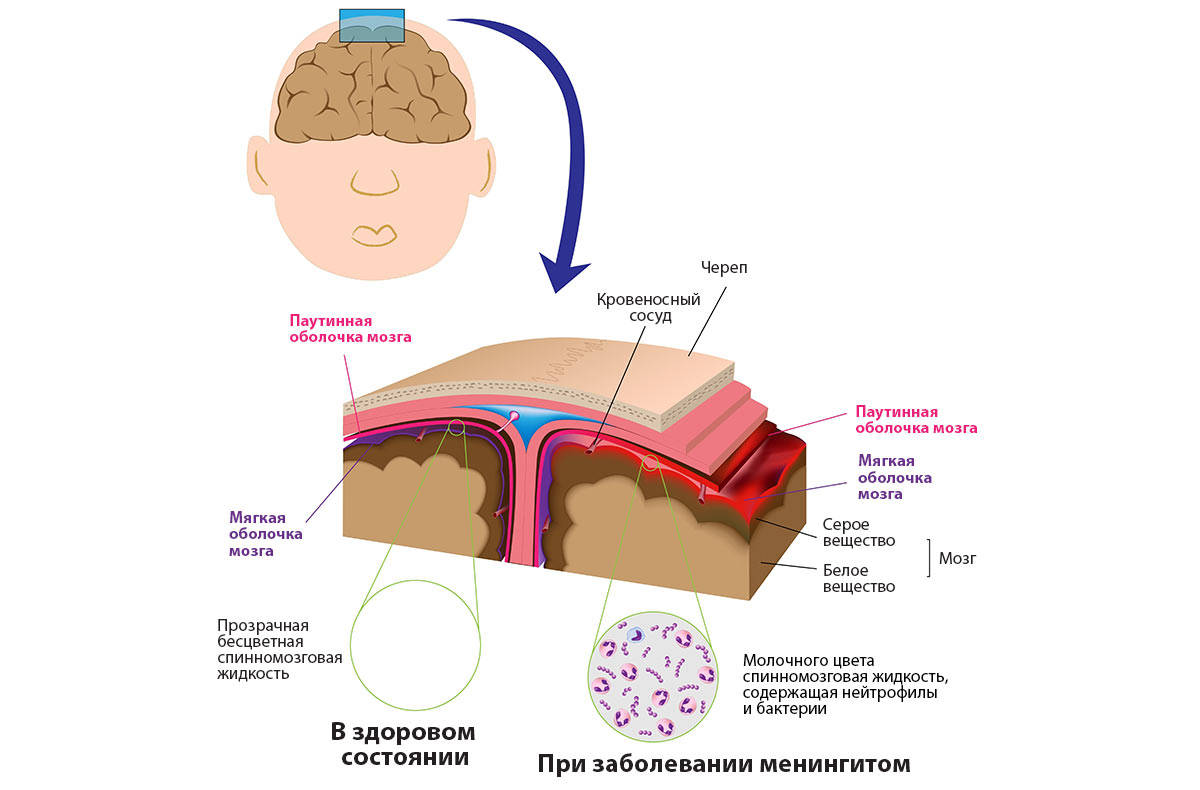
Признаки менингита у детей до 3 лет зависят от инфекционного агента, вызвавшего воспаление оболочек головного мозга. При всех менингитах выделяют менингеальный синдром, который включает общемозговые, локальные симптомы и изменения спинномозговой жидкости.
К менингеальному симптомокомплексу относятся:
- повышение температуры тела до высоких цифр;
- диффузная головная боль, от которой ребенок постоянно плачет и кричит;
- рвота без тошноты, не связанная с приемом пищи;
- мышечная контрактура (ригидность мышц спины и затылка, симптомы Кернига и Брудзинского).
У маленьких детей может наблюдаться симптом Лесажа: ребенка приподнимают за подмышечные ямки, при этом его нижние конечности непроизвольно подтягиваются к животу за счет сгибания их в коленных и тазобедренных суставах.
Общемозговые нарушения у детей проявляются интенсивной головной болью, в тяжелых случаях заболевания – нарушением сознания от сопора до комы. Эквивалентом головной боли у детей до одного года является «мозговой крик». Часто возникает повторная или многократная «мозговая» рвота, не связанная с приемом пищи и не приносящая облегчения. В тяжелых случаях развивается судорожный синдром.
https://www.youtube.com/watch?v=2fZ5Aw5eQvU
У детей 7- 8 лет симптомы могут быть представлены двигательными нарушениями в виде очаговых эпилептических припадков за счет раздражения моторной зоны коры, признаков поражения двигательных черепных нервов. Возникает нарушение чувствительности (гиперестезия). Ее причиной является раздражение задних корешков спинномозговых нервов и межпозвоночных узлов.
У грудных детей менингит проявляется следующими симптомами:
- тревожностью;
- уплотнение и выбухание родничка;
- повышение температуры;
- симптомом Флатау (расширение зрачков при быстром наклоне головы вперед).
У грудных детей при менингите наблюдается «парадоксальная раздражительность»: они становятся более беспокойными, когда их берут на руки, чем когда лежат в кроватке. У грудничков, больных менингитами, появляются реактивные болевые феномены:
- симптом Бехтерева (болезненная гримаса и усиление головной боли при поколачивании по скуловой дуге);
- симптом Куимова (появление болезненной гримасы при надавливании на глазные яблоки);
- симптом Кернига (болезненность точек выхода тройничного нерва);
- краниофациальный рефлекс Пулатова (болевая гримаса при перкуссии черепа).
В связи с неспецифичностью клинических проявлений менингита диагностика заболевания у детей первого года жизни может быть затруднительной. Это характеризуется преобладанием общемозговых симптомов и признаков инфекционного токсикоза над менингеальными симптомами.
Начальными симптомами заболевания у детей старшего возраста являются лихорадка и раздражительность. У них появляется сыпь на туловище, нижних конечностях и слизистых.
При обнаружении у малыша таких симптомов, как озноб, головная боль, рвота, высокая температура (выше 38°С), вялость и сонливость, напряженность мышц шеи и затылка, судороги, спутанность сознания его необходимо госпитализировать в больницу.
Диагностика
У всех детей с подозрением на менингит (независимо от характера воспаления) проводят следующие исследования:
- общий анализ крови, мочи;
- исследование ликвора: клеточного состава, содержания белка, глюкозы, хлоридов, реакции Панди и Нонне–Апельта, микроскопия мазка ликвора с окраской по Граму;
- биохимический анализ крови, который включает определение уровня прокальцитонина, С-реактивного белка, глюкозы, белка, мочевины, креатинина, амилазы, функциональные пробы печени, кислотно-щелочное состояние;
- компьютерную томографию, магнитно-резонансную томографию головного мозга;
- рентгенографию легких.
Больных детей консультирует невролог, офтальмолог (проводит осмотр глазного дна), оториноларинголог.
https://www.youtube.com/watch?v=rcQIuMc7m6o
При подозрении на гнойный менингит пациенту также проводят:
- бактериологическое исследование спинномозговой жидкости, носоглоточной слизи, крови и мочи;
- мазок препарата «толстая капля» крови;
- латекс-тест со спинномозговой жидкостью на антиген гемофильной палочки, пневмококка, менингококка, стрептококков группы В.
При подозрении на серозный менингит дополнительно проводят следующие исследования:
- вирусологическое исследование мочи, кала, спинномозговой жидкости, смывов с носоглотки;
- микроскопию мазка цереброспинальной жидкости с окраской по Граму и по Цилю–Нильсену (для выявления возбудителей туберкулеза);
- исследование ликвора на «паутинку»;
- полимеразную цепную реакцию спинномозговой жидкости;
- серологические исследования (определение нарастания титра специфических противовирусных антител в парных пробах крови и спинномозговой жидкости, взятых в первые дни заболевания и повторно через 2–3 недели).
Своевременно установленный диагноз и вовремя начатое адекватное лечение позволяет спасти жизнь ребенка и предотвратить развитие тяжелых осложнений.
Лечение
Лечение менингита проводится в стационарных условиях в инфекционном отделении. Занимается лечением врач-инфекционист, консультации проводят невролог и психиатр, реже: окулист, ЛОР, фтизиатр. При детском менингите обязательна консультация педиатра.
В целом, лечение будет полностью зависеть от вида менингита:
- в случае бактериальной этиологии менингита – антибактериальные средства (антибиотики) широкого спектра действия (цефалоспорины, пенициллины и другие);
- при вирусном менингите – противовирусные («Ацикловир», «Интерферон» и другие).
Главным принципом терапии данного недуга как у детей, так и у взрослых принято считать использование антибиотических средств.
Важно! Антибиотики допускается использовать для лечения не более 7 дней подряд. При необходимости продолжить терапию необходимо заменить лекарственное средство во избежание привыкания организма и адаптации болезнетворных бактерий к препарату.
- Пенициллин – данный препарат назначают особенно часто и все потому, что чаще всего данное заболевание возникает из-за воздействия таких возбудителей как: стафилококк, менингококк, стрептококк, пневмококк. Новорожденным его вводят каждые три часа, а вот для взрослых перерывы между инъекциями не должны превышать четырех часов.
- Цефалоспорины типа «Цефотаксим» и «Цефтриаксона». Данные антибиотики применяются в борьбе с возбудителями менингита, которых не удается уничтожить пенициллином. «Цефтриаксон» прописывается детям по 50-80 мл на килограмм массы тела в два приема.
Также, в комплексе с антибиотиками, в зависимости от спровоцировавших заболевание причин, для того, чтобы вылечить менингит у взрослых, могут применяться противовирусные или противогрибковые препараты.
Менингит практически всегда сопровождается повышенным внутричерепным давлением – это происходит по причине скопления большого количества жидкости вокруг головного мозга, которая оказывает сильное давление на него. Ребенок жалуется на приступы головной боли, теряет сон и становится раздражительным.
Важно! Для снятия этого синдрома врачи назначают «Фуросемид» или «Лазикс». Эти препараты относятся к группе диуретиков и способствуют выводу из организма лишней жидкости.
Если прием диуретических лекарственных средств не дал результатов, то рекомендуется провести люмбальную пункцию – путем прокола специальной иглой в поясничной области спинномозгового канала забирается определенное количество ликвора (спинномозговая жидкость).
В 40% случаев детей беспокоят судороги нижних конечностей – это не только приносит боль, но и служит поводом для развития страхов и беспокойства. Для решения проблемы детям могут назначаться Седуксен или Домоседан — успокоительные препараты, не вызывающие привыкания и не воздействующие агрессивно на центральную нервную систему.
Осложнения
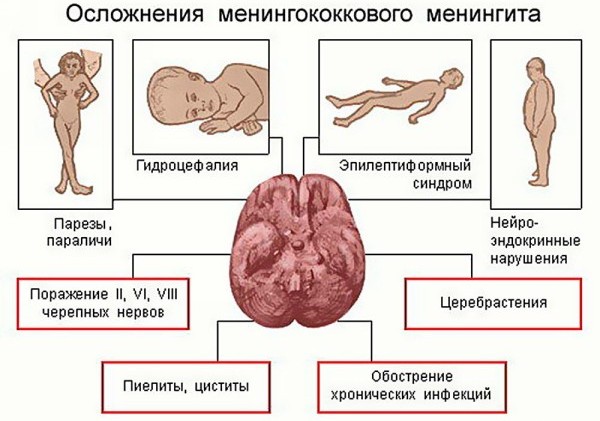
У 10-30% людей, перенесших гнойный менингит, наблюдаются неврологические осложнения. Наиболее часто встречаются следующие из них:
- Гидроцефалия – накопление избыточного количества спинномозговой жидкости в головном мозге. Это осложнение чаще всего встречается у детей. При гидроцефалии, развившейся у ребенка, операции для улучшения оттока жидкости показаны в тех случаях, когда признаки повышения внутричерепного давления нарастают, несмотря на проводимую консервативную терапию.
- Нарушение мозгового кровообращения вплоть до инсультов. У больных развиваются гемипарезы (параличи), возможно нарушение речи и памяти, что является неблагоприятным признаком.
- Субдуральный выпот, может быть односторонним или двусторонним, не дает симптоматики у большинства больных. Это осложнение обычно не требует врачебного вмешательства, выпот самостоятельно рассасывается. Чаще всего, осложнение проявляется клинической симптоматикой у детей (упорная рвота, судороги, выбухание родничка, высокая лихорадка). В таких случаях выполняется пункция родничка для эвакуации выпота, что приводит к улучшению состояния.
- Субдуральная эмпиема – скопление гноя под твердой мозговой оболочкой. При развитии этого осложнения необходимо оперативное вмешательство.
- Эпилептические припадки обычно возникают в первые дни болезни. Появление припадков не обязательно указывает на то, что терапия не эффективна. К более поздним осложнениям относят развитие эпилепсии.
- Нейросенсорная тугоухость – одно из редких осложнений менингита. Снижение остроты слуха происходит уже в первые дни болезни. Возможно восстановление слуха, в первые 2 недели от начала лечения.
Возможно также развитие системных осложнений, таких как септический шок, гнойный артрит, эндокардит, пневмония, тромбоэмболия легочной артерии и другие.
В случае промедления или отказа от приема лекарственных средств у детей на фоне менингита развиваются:
- нарушения сна;
- неполное восприятие подаваемой информации;
- ухудшение памяти;
- часто повторяющиеся головные боли;
- самопроизвольный судорожный синдром.
Важно! Подобные последствия имеют не выраженную интенсивность, появляться могут в течение 5 лет после лечения менингита, но в более взрослом возрасте полностью исчезают.
В случае протекания менингита у детей в осложненной форме, если заболевание носит гнойный характер, поражается центральная нервная система. В таком случае последствия будут очень тяжелыми:
- нарушение в работе речевого аппарата;
- ухудшение слуха и зрения, вплоть до полной потери этих функций;
- отставание в умственном развитии ребенка;
- дисфункция двигательного аппарата;
- паралич и парезы;
- эпилепсия.
Очень опасными осложнениями, которые диагностируются на фоне менингита у детей в 5% случаев, считаются:
- повторное развитие воспалительного процесса в мозговых оболочках;
- развитие воспаления в головном мозгу (энцефалит);
- нарушение сердечной и дыхательной деятельности;
- отек головного мозга;
- внутричерепная гипертензия (устойчивое повышенное внутричерепное давление).
Профилактика и вакцинация
Существуют и медикаментозные методы профилактики инфекционных болезней, в том числе менингита:
- прием адаптогенов, которые повышают неспецифическую сопротивляемость организма;
- применение защитных интраназальных мазей в периоды сезонных подъемов заболеваемости ОРВИ;
- прием препаратов витамина D осенью и зимой (особенно важно в раннем детском возрасте в целях профилактики рахита);
- иммуномодулирующая терапия (строго по назначению врача).
На современном этапе развития медицины для профилактики воспалительных заболеваний оболочек головного мозга, вызванных бактериальной инфекцией, применяются вакцины двух видов: полисахаридная иконъюгированная вакцина.
- Полисахаридную вакцину используют для взрослых и детей старшего возраста, для которых эти вакцины иммуногенны. Поскольку в возрасте до двух лет иммунная система в силу своей незрелости не распознает полисахаридные антигены, данная вакцина у детей младшего возраста неэффективна.
- Конъюгированный антиген, в свою очередь, может быть распознан иммунитетом ребенка и запускает продукцию специфических антигенов. Результатом проводимой вакционопрофилактики является включение Т-зависимого иммунного ответа, что формирует долгосрочную иммунологическую память.
Также есть ряд общих правил, которые помогут избежать такой страшной болезни:
- категорическое воздержание от любых контактов с больным человеком и его близким окружением;
- строгое соблюдение правил личной гигиены, особенно после посещения общественных мест или контакта с больным человеком;
- избегать общественных мест, а при их посещении в период вспышки заболевания надевать одноразовую медицинскую маску;
- при длительном контакте с носителем инфекции, обязательно обратиться к врачу для назначения профилактических препаратов.