Каждое третье доброкачественное образование яичника у женщин репродуктивного возраста связано с разрастанием эпителиальных тканей. Формирование опухоли происходит медленно, но со временем нарушается функция соседних органов, появляется дискомфорт и изменения гормонального фона. В структуре доброкачественных кистозных опухолей особое место занимает муцинозная цистаденома — плотное многокамерное образование, заполненное слизистым содержимым. Диаметр опухоли может достигать 50 сантиметров, при этом клинические проявления долгое время остаются слабыми или вовсе отсутствуют.
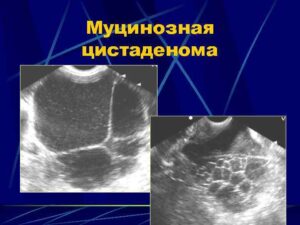
Патология чаще диагностируется у женщин 30–50 лет. Иногда новообразование выявляется во время беременности или в постменопаузе. Своевременное выявление и удаление позволяет избежать риска осложнений и сохранить репродуктивное здоровье.
Причины и факторы риска развития
Пусковой механизм развития образования до конца не изучен, но существует ряд факторов, способных влиять на начало патологического роста. Большинство из них связано с гормональной нестабильностью и хроническим воспалением органов малого таза.
Наиболее вероятные причины:
- гормональные сбои в период пременопаузы или после абортов;
- воспалительные процессы в матке и придатках;
- нарушение овуляции и дисбаланс эстрогенов;
- эпителиальные кисты в анамнезе;
- перенесённые операции на яичниках или матке;
- длительный приём оральных контрацептивов;
- хронический стресс и изменение режима сна;
- вредные условия труда и воздействие токсинов.
Формирование опухоли может происходить на фоне нерегулярного менструального цикла или как осложнение после гинекологических вмешательств. При сочетании нескольких факторов риск увеличивается, особенно в возрасте старше 35 лет.
Симптомы и диагностика
Долгое время муцинозная цистаденома не вызывает никаких жалоб. Размеры увеличиваются постепенно, сдавливая окружающие органы. Симптомы становятся выраженными только при достижении 10–15 сантиметров, а в некоторых случаях — при перекруте ножки или разрыве капсулы.
На что стоит обратить внимание:
- ощущение тяжести в нижней части живота;
- визуальное увеличение объема живота без набора веса;
- изменение характера менструаций: обильность, нерегулярность;
- частое мочеиспускание при сдавливании мочевого пузыря;
- запоры и вздутие при компрессии кишечника;
- острые боли в животе при нарушении целостности капсулы.
Для диагностики используется ультразвуковое исследование органов малого таза. Оно позволяет увидеть размеры, структуру и характер капсулы. Для уточнения диагноза может применяться МРТ или КТ с контрастированием. Дополнительно назначается анализ крови на онкомаркеры, в первую очередь СА-125, чтобы исключить злокачественный процесс.
Особую важность имеет динамическое наблюдение: при подозрении на быстрорастущую опухоль показано срочное оперативное вмешательство. При медленном росте решение о тактике лечения принимается индивидуально.
Методы лечения и прогноз
Лечение проводится исключительно хирургическим путём. Консервативная терапия и наблюдение без вмешательства возможны только при чётком подтверждении доброкачественной природы и малом размере опухоли. Основная цель лечения — полное удаление образования с минимальным травмированием здоровой ткани яичника.
Варианты операций:
- цистэктомия с сохранением яичника при малых размерах опухоли;
- овариоэктомия при значительном поражении тканей яичника;
- аднексэктомия — удаление яичника и маточной трубы при распространённости процесса;
- гистерэктомия с придатками при высоком онкологическом риске в менопаузе.
После удаления образование направляется на гистологическое исследование для уточнения диагноза. При подтверждении доброкачественного процесса дополнительное лечение не требуется. Назначается контрольное УЗИ и консультации гинеколога через несколько месяцев.
Прогноз при раннем выявлении и правильном лечении благоприятный. Возможность рецидива минимальна, особенно при полном удалении опухоли. Своевременное обращение, регулярное наблюдение и исключение провоцирующих факторов позволяют сохранить здоровье и снизить риск осложнений в будущем.













