Остеохондроз – это хроническое заболевание, симптоматически выражающееся дистрофическими нарушениями в суставных хрящах. Чаще всего встречается остеохондроз позвоночника, когда изменения происходят в межпозвонковых дисках и межпозвонковых суставах. В зависимости от локализации различают шейный, грудной и поясничный остеохондроз. Часто встречается и остеохондроз, при котором страдают все отделы позвоночника. Патология требует консультации с врачом и комплексного подхода к лечению.
Описание
Заболевания позвоночника, как и другие хронические заболевания, стремительно «молодеют». Если раньше боли в спине и суставах беспокоили пожилых людей, то сегодня с этой проблемой к врачам все чаще обращаются пациенты 18-30 лет.
Предпосылкой развития данного заболевания ученые считают прямохождение человека, остеохондрозу способствует также длительное сидячее положение. К тому же, с возрастом суставные хрящи теряют эластичность и упругость, истончаются; межпозвонковые диски теряют влагу и амортизирующую способность, становятся уязвимыми во врем физических нагрузок.
Отрицательно сказывается на позвоночнике и несимметричная нагрузка на него при неправильных позах, при ношении тяжестей на одном плече, при использовании очень мягких подушек и матрасов.
Интересно знать! Если не уделять достаточного внимания профилактике остеохондроза и его своевременному лечению, то данное заболевание может привести к таким осложнениям, как радикулит, плексит, невралгия, межпозвонковые грыжи и другим.
Эта патология маскируется под разнообразные нарушения. Отличительная особенность остеохондроза шейного отдела позвоночника – это боли в области головы, шеи и в верхней части спины. Также пациенты обращаются к врачу с головокружением, тошнотой, скачками артериального давления, потерей сознания, нехваткой воздуха, онемением языка, с подозрением на стенокардию и другие патологии сердечнососудистой системы.
Это означает, что человек, ощущающий боль в области затылка, плеч, рук, грудины и в загрудинной области обращается с жалобами не только к неврологу, но и к врачам иных медицинских специальностей (кардиологу, терапевту, ортопеду), что серьезно затрудняет первичную диагностику заболевания.
Важно! Дистрофические изменения тканей шейного отдела позвоночного столба широко распространены среди людей среднего и старшего возраста. Эта связано с вертикальным расположением скелета человека и распределением статических и динамических нагрузок.
Широкое распространение шейного остеохондроза объясняется особенностями выхода корешков нервных окончаний в верхней части позвоночного столба и подвижностью суставов шеи, несущих нагрузку по удержанию черепной коробки в вертикальном положении.
Общие симптомы и признаки
В зависимости от того, какие именно позвонки поражает шейный остеохондроз, симптомы могут проявляться по-разному. Но если у вас есть хотя бы один, стоит подозревать остеохондроз шейного отдела, так что имеет смысл обращение к специалисту для проведения всестороннего обследования и постановки диагноза.
Основные признаки остеохондроза шейного отдела позвоночника:
- Болевые ощущения. Первым симптомом является боль, которая на ранних стадиях проявляется только при повороте и наклоне головы. Неприятные ощущения обычно локализуются в правом или левом участке шейного отдела, иногда симптомы охватывают и близлежащие области. С развитием шейного остеохондроза боль иррадиирует в затылочную и лобную части головы, приобретает характер мигрени.
- Ухудшение органов чувств. В основном начинают наблюдаться проблемы со зрением. Яркие симптомы — помутнение, двоение, потемнение в глазах, носящее регулярный характер, часто наблюдается шум в ушах.
- Головокружения. Почти всегда остеохондроз шейного отдела сопровождается характерными головокружениями, возникающими при резком движении или повороте головы, наклонах, смене позы. При этом могут возникать тошнота и рвота.
- Обмороки. Полуобморочное состояние и потеря сознания являются распространенным симптомом поздних стадий шейного остеохондроза. У некоторых пациентов эти признаки могут наблюдаться и при начальном развитии заболевания.
- Кардиалгия. Наряду с другими симптомами нередко наблюдаются ощущения, характерные для приступов стенокардии.
- Нарушения чувствительности. В зависимости от того, какие именно позвонки затронуты шейным остеохондрозом, признаком наличия заболевания становится частичная потеря чувствительности в затылочной и теменной областях головы, в плечелопаточной области, предплечье. В некоторых случаях онемение может распространяться от шеи по руке вплоть до мизинца или большого пальца, соответственно, по внешней или наружной стороне конечности.
- Нарушение речи. Является не очень распространенным симптомом и возникает из-за потери контроля над языком, вследствие передавливания нервных корешков С3 и С4. Также при этом могут наблюдаться трудности с дыханием.
Обычно симптомы, которыми характеризуется остеохондроз шейного отдела, проявляются довольно ярко — как по отдельности, так и в комплексе. Поэтому диагностировать их можно даже самостоятельно. При первых признаках рекомендуется обратиться к специалисту-остеопату, для которого шейный остеохондроз и его лечение — одна из сфер профессиональной деятельности.
Синдромы
Существует ряд синдромов, которые характеризуют виды шейного остеохондроза.
Кардиальный
По симптоматике это очень похоже на приступ стенокардии, поэтому достаточно сложно диагностируется. Больной может принять боли в области сердца за сердечный приступ и, соответственно, начать прием нитроглицерина или других подобных средств. Результата это не дает, поэтому проблема может ухудшаться с каждым днем.
Синдром включает в себя следующие симптомы:
- боль и жжение в области грудины;
- одышку, слабость и быструю утомляемость;
- учащенное сердцебиение.
Основные методы дифференциальной диагностики патологий сердечнососудистой системы и остеохондроза – метод ЭКГ и функциональные пробы. На ЭКГ отмечают укороченный сегмент ST, при ангиографии – отсутствие атеросклероза. Исключить кардиальный синдром при остеохондрозе бывает сложно и для этого требуется длительное исследование.
Корешковый
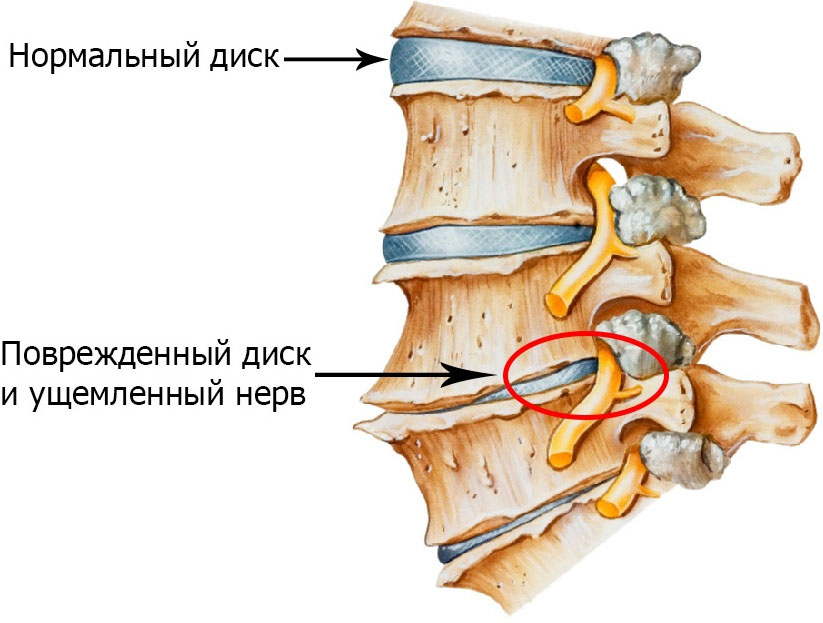
Компрессия корешка или корешковой артерии производится различными структурами. Передний отдел межпозвонкового отверстия суживается за счет грыжи диска или костно-хрящевых разрастаний при унковертебральном артрозе. Задний отдел отверстия суживается при спондилоартрозе и цервикоспондилопериартрозе. При остеохондрозе уменьшается вертикальный размер межпозвонкового отверстия. Страдать может корешок и при склерозе позвоночной артерии, асептическом воспалении в зоне паутинных муфт, дуральных мешочков и манжеток с перегибом корешка.
С компрессией каждого корешка связаны определенные двигательные, чувствительные и рефлекторные нарушения.
- Корешок С1 (кранио-вертебральный позвоночно-двигательный сегмент) лежит в борозде позвоночной артерии. Травмируется очень редко при обызвествлении последней, при подвывихе атланта или аномалии Киммерле. Проявляется болью и нарушением чувствительности в теменной области.
- Корешок С2 (бездисковый позвоночно-двигательный сегмент СI-II). Вовлекается крайне редко. При поражении появляется боль в теменно-затылочной области. Возможна гипотрофия подъязычных мышц. Сопровождается нарушением чувствительности в теменно-затылочной области.
- Корешок С3 (диск, суставы и межпозвонковые отверсти СII-III). Поражается редко. В клинической картине имеет место боль в соответствующей половине шеи и ощущение припухлости языка на этой стороне, затрудненно владение языком (ухудшается речь и передвижение пищи во рту). Парез и гипотрофия подъязычных мышц. Указанные нарушения обусловлены анастомозами корешка с подъязычным нервом. Нарушение чувствительности кожи в области шеи.
- Корешок С4 (диск, суставы и межпозвонковые отверстие СIII-IV). Поражается нечасто. Боли в надплечье, ключице. Слабость, снижение тонуса и гипотрофия ременной, трапециевидной, поднимающей лопатку и длиннейшей мышцы головы и шеи. В связи с наличием в корешке волокон диафрагмального нерва возможны нарушения дыхательной функции, а также наличие боли в области сердца и печени. Могут быть дисфония и икота. Чувствительные нарушения в надплечье.
- Корешок C5 (диск, суставы и межпозвонковые отверстие СIV-V). Поражаются довольно редко. Боли иррадируют от плеча до надплечья и наружной поверхности плеча. Слабость и гипотрофия дельтовидной мышцы. Нарушение чувствительности по наружной поверхности плеча.
- Корешок С6 (диск, суставы и межпозвонковые отверстие СV-VI). Частая локализация. Боли распространяются с шеи на лопатку, надплечье по наружной поверхности плеча к лучевому краю предплечья и к большому пальцу, сопровождаясь парестезиями дистальной зоны дерматома. Слабость и гипотрофия двуглавой мышцы. Снижение или отсутствие рефлекса с указанной мышцы. Нарушение чувствительности с нижней трети предплечья по радиальному краю, по передне-боковой поверхности большого пальца.
- Корешок С7 (диск, суставы и межпозвонковые отверстие СVI-VII). Боли иррадируют с шеи под лопатку по наружно-задней поверхности плеча и дорзальной поверхности предплечья ко II и III пальцам, возможны парастезии в дистальном отделе указанной зоны. Слабость и гипотрофия трехглавой мышцы, снижение или исчезновение рефлекса с нее. Нарушение чувствительности кожи по наружной поверхности предплечья на кисть до тыльной поверхности II-го и III-го пальцев.
- Корешок С8 (диск, суставы и межпозвонковые отверстие СVII-TI). Боли иррадиируют с шеи до локтевого края предплечья и к мизинцу; парастезии в дистальных отделах этой зоны. Возможна частичная гипотрофия и снижение рефлекса с трехглавой мышцы, атрофия мышц возвышения мизинца. Выпадение стило-радиального и супинаторного рефлексов. Нарушение чувствительности кожи от верхнего края лопатки по наружной поверхности плеча и предплечья до мизинца.
Характерными чертами корешковой патологии является острая боль и усиление болевой картины при активных движениях шеи и при вызывании феномена межпозвонкового отверстия (пассивном наклоне шеи в больную сторону).
При лечении компрессионно-корешковой компрессии основное внимание уделяется декомпрессии корешка и борьбе с отеком. Для этого целесообразно на начальных этапах болезни и стационарном ее течении использовать растяжение шейного отдела позвоночника, а также дегидратирующие и мочегонные средства. Биостимуляторы и нейротропные препараты назначают в середине стационарного этапа и при регрессировании синдрома.
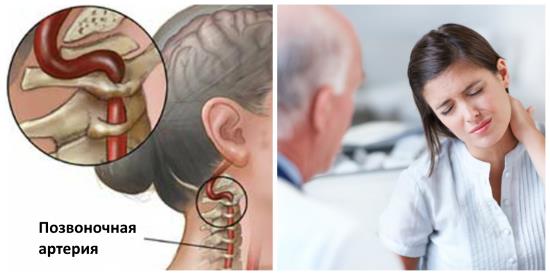
Синдром позвоночной артерии
Синдром позвоночной артерии (СПА) – это комплекс симптомов, возникающих вследствие нарушения тока крови в позвоночных (или вертебральных) артериях. В последние десятилетия эта патология получила достаточно широкое распространение, что, вероятно, связано с увеличением количества офисных работников и лиц, ведущих малоподвижный образ жизни, проводящих много времени за компьютером.
На своем протяжении позвоночная артерия контактирует и с твердыми структурами позвоночного столба и с мягкими тканями, окружающими его. Патологические изменения, возникающие в этих тканях, и являются предпосылками к развитию СПА. Кроме того, причиной могут стать врожденные особенности и приобретенные заболевания непосредственно артерий.
Существует 3 группы причинных факторов синдрома позвоночной артерии:
- Врожденные особенности строения артерии: патологическая извитость, аномалии хода, перегибы.
- Заболевания, в результате которых уменьшается просвет артерии: атеросклероз, всевозможные артерииты (воспаления стенок артерий), тромбозы и эмболии.
- Сдавления артерии извне: остеохондроз шейного отдела позвоночника, аномалии строения костей, травмы, сколиоз (это вертеброгенные, то есть связанные с позвоночником, причины), а также опухоли тканей шеи, их рубцовые изменения, спазм мышц шеи (это невертеброгенные причины).
Зачастую СПА возникает под воздействием сразу нескольких причинных факторов.
Клинические варианты синдрома позвоночной артерии:
- дроп-атаки — больной внезапно падает, голова его запрокидывается, пошевелиться и встать в момент приступа он не может, сознание не нарушено, в течение нескольких минут двигательная функция восстанавливается, данное состояние возникает вследствие недостаточного кровоснабжения мозжечка и хвостовых отделов ствола головного мозга;
- синкопальный вертебральный синдром, или синдром Унтерхарнштайдта — при резком повороте или наклоне головы, а также в случае длительного нахождения ее в непривычном положении больной на короткий срок теряет сознание, причиной данного состояния является ишемия области ретикулярной формации головного мозга)
- задне-шейный симпатический синдром, или синдром Барре-Льеу — основным признаком его являются постоянные интенсивные головные боли по типу «снимания шлема» — локализуются в затылочной области и распространяются в передние отделы головы, усиливаются боли после сна на неудобной подушке, при повороте или наклоне головы, характер болей пульсирующий или стреляющий, могут сопровождаться другими симптомами, характерными для СПА;
- вестибуло-атактический синдром — основными симптомами в данном случае являются головокружение, ощущение неустойчивости, нарушение равновесия, потемнение в глазах, тошнота, рвота, а также нарушения со стороны сердечно-сосудистой системы (одышка, боли в области сердца и другие);
- базилярная мигрень — приступу предшествуют нарушения зрения обоих глаз, головокружение, шаткость походки, шум в ушах и смазанность речи, после которых возникает интенсивная головная боль в области затылка, рвота, а затем больной теряет сознание;
- офтальмический синдром — на первый план выступают жалобы со стороны органа зрения: боль, чувство песка в глазах, слезотечение, покраснение конъюнктивы, больной видит вспышки и искры перед глазами, острота зрения снижается, что особенно заметно при нагрузке на глаза;
- кохлеовестибулярный синдром — больной предъявляет жалобы на снижение остроты слуха (особенно затрудненно восприятие шепотной речи), шум в ушах, чувство покачивания, неустойчивости тела или вращения предметов вокруг больного, характер жалоб меняется – они напрямую зависят от положения тела больного;
- синдром вегетативных нарушений — пациента беспокоят следующие симптомы: озноб или чувство жара, потливость, постоянно влажные холодные ладони и стопы, колющие боли в сердце, головные боли и так далее, зачастую этот синдром не протекает сам по себе, а сочетается с одним или несколькими другими;
- транзиторные ишемические атаки, или ТИА — больной отмечает периодически возникающие преходящие чувствительные или двигательные нарушения, нарушения со стороны органа зрения и/или речи, шаткость и головокружения, тошноту, рвоту, двоение в глазах, затруднения глотания.
Причины
Причины шейного остеохондроза кроются в тех нагрузках, которые воздействуют на шейный отдел при разных обстоятельствах. Соответственно, мышцы в области шеи начинают интенсивно сокращаться, компенсируя тем самым эту нагрузку, в результате чего и возникает спазм, а также нарушение кровотока в этой области.
- Нарушение осанки
Сколиоз, сутулость, круглая спина, кифоз и другие нарушения осанки, даже если они носят незначительный характер, вызывают серьезное нарушение равновесия позвоночного столба. В результате нагрузка на межпозвоночные диски распределяется неравномерно, что провоцирует их деформацию и повышенный износ. Позвонки начинают сближаться, вызывая ущемление нервных отростков, довольно быстро развивается шейный остеохондроз. Аналогичные последствия имеют и нарушения осанки, вызванные изменением естественного положения ребер. - Мышечные спазмы
Спазматические реакции мышц спины, груди, пресса могут приводить к тому, что отдельные участки тела оказываются сильно напряжены. В результате нарушается общее равновесное положение тела, вызывая изменение положения позвоночника. Деформации могут коснуться области шейного отдела или других частей позвоночного столба, вызывая остеохондроз грудного, шейного, поясничного отделов. - Нарушение кровоснабжения
Так как позвоночные диски не имеют непосредственной связи с системой кровообращения, питание они получают из окружающих тканей. Нарушение кровоснабжения шейного отдела приводит к тому, что диски не получают достаточно жидкости для регидратации (восстановления формы за счет поглощения влаги), обновления хрящевой ткани. В результате их износ ускоряется, наблюдается уменьшение расстояний между позвонками шейного отдела, приводящее к остеохондрозу. - Нарушение иннервации
Снижение чувствительности нервных корешков приводит к патологическим изменениям в их структуре, в результате чего смещение и деформация позвонков шейного отдела остаются незамеченными пациентом. Ведь болевые ощущения при этом отсутствуют из-за нарушений чувствительности. - Болезни внутренних органов
Неправильное положение внутренних органов, их смещение и опускание вследствие различных дисфункций приводит к нарушению общего равновесия в организме. В результате это остро сказывается на положении позвоночного столба — шейные, поясничные позвонки смещаются и деформируются, приводя к соответствующим типам остеохондроза.
В целом остеохондроз шейного отдела развивается из-за воздействия неблагоприятных внешних факторов, которые нарушают естественное равновесное положение позвоночного столба и других систем человеческого организма.
Зачастую эти нарушения становятся заметны далеко не сразу, и шейный остеохондроз прогрессирует, приводя к тяжелым последствиям. Поэтому так важно регулярно посещать остеопата, который сможет исправить именно первопричины, вызвавшие остеохондроз шейного позвонка, а не назначать лечение симптомов, как это делает традиционная медицина.
Стадии
Лечащий врач должен определить степень развития шейного остеохондроза, основываясь на анамнезе и осмотре пациента. Различают всего четыре степени:
- Первая степень. Болезнь находится в самом зачатке, у пациента наблюдается небольшая боль в шее, которая может быть более интенсивной, если человек начинает поворачивать голову.
- Вторая степень. Пациент может жаловаться на очень интенсивные боли в шейном отделе, которые могут локализоваться в верхних конечностях. Клиническая картина показывает, что на этом этапе развития болезни наблюдается защемление нервных пучков, что и вызывает интенсивные болевые ощущения. Также отмечается головная боль, слабость и общее недомогание.
- Третья степень. Боли становятся практически непрекращающимися, отдающими также в плечо или руку. У некоторых пациентов диагностируется грыжа межпозвоночных дисков, что ведет к потере чувствительности верхних конечностей. При осмотре врача наблюдается заметное снижение подвижности шейного отдела, а также боли при пальпации.
- Четвертая степень. На этом этапе заболевания межпозвоночный диск практически полностью разрушен. На его месте появляется соединительная ткань, что ведет к ухудшению состояния больного. Он начинает сильнее чувствовать боль, шум в голове, а также плохую ориентацию в пространстве. Это говорит о том, что артерия оказывается защемленной, что мешает естественному питанию головного мозга.
В чем опасность?
Шейный остеохондроз — серьезное заболевание, симптомы которого не ограничиваются болевыми ощущениями в районе шейного отдела при движении головой. При отсутствии лечения с развитием заболевания пациент сталкивается с многочисленными осложнениями, которые доставляют существенный дискомфорт и могут стать причиной различных дисфункций организма.
- Ущемление артерии, возникающее из-за того, что позвонки деформируются и сближаются, приводит к так называемому вертебро-базилярному синдрому. Недостаточное поступление крови к головному мозгу становится причиной нарушения равновесия, головокружений, регулярного или постоянного ухудшения зрения, возникновения шума в ушах, полуобморочного состояния и потери сознания. В зависимости от степени передавливание артерии шейного отдела позвоночника и общих особенностей организма, последствия могут проявляться в разной степени тяжести и комбинироваться между собой.
- Ущемление затылочного нерва при шейном остеохондрозе становится причиной постоянных головных болей, отдающих в шею и в висок. Наиболее опасным является ущемление спинного мозга и его нервных отростков. При этом могут наблюдаться серьезные дисфункции, заключающиеся в нарушении координации конечностей, снижении их чувствительности, потере силы. Также пациент может испытывать трудности с контролем мочевого пузыря и кишечника, часто наблюдаются спастические неконтролируемые движения ног.
Без лечения остеохондроз шейного отдела приводит к осложнениям — например, к протрузии и грыже межпозвонковых дисков шейного отдела позвоночника. Также это способствует возникновению и развитию сосудистых заболеваний, которые вызывают различные нарушения мозга вплоть до отмирания отдельных его участков.
Диагностика
Диагностика шейного остеохондроза начинается со сбора всей необходимой информации о пациенте. Специалист спрашивает о жалобах, которые беспокоят человека, интересуется его профессиональной деятельностью, а также тем, как он проводит свои выходные. Немаловажным моментом является наличие остеохондроза у родителей, бабушек и дедушек пациента, ведь это заболевание наследственной природы.
Затем врач переходит непосредственно к визуальному осмотру больного. Он изучает шейный отдел и спину на предмет искривления осанки, пальпирует шейную область. Это позволяет специалисту оценить степень развития заболевания, ведь при запущенных случаях пальпация шейного отдела вызывает резкую боль.
При осмотре следует обратить внимание:
- на выраженность шейного лордоза;
- высоту плеч у пациента;
- возможность асимметрии надключичных областей;
- возможность асимметрии области шеи (например, следствие врожденной патологии или резкого мышечного спазма);
- состояние мышц плечевого пояса и верхних конечностей (например, односторонняя атрофия мышц может свидетельствовать о компрессии шейного спинномозгового корешка);
- расположение подбородка — подбородок в норме должен располагаться по средней линии;
- движение шеи (сгибание-разгибание, наклоны вправо-влево и ротация).
Пальпация проводится в исходном положении пациента:
- лежа на спине;
- лежа на животе;
- сидя на стуле.
Также осуществляется исследование объема движений. Проводится в исходном положении пациента сидя на стуле (с целью фиксации других отделов позвоночника).
Различают следующие основные движения в шейном отделе:
- сгибание;
- разгибание;
- наклоны вправо и влево;
- ротация.
Примерно половина объема сгибания и разгибания происходит между затылком, позвонками С1 и С2. Остальное движение осуществляется за счет нижележащих позвонков, с большим размахом движений в С5-С7 позвонках. Боковые наклоны распределены равномерно между всеми позвонками.
Важно! Ротация осуществляется в сочетании с боковым движением. Почти половина вращательных движений происходит между атлантом и осевым позвонком, остальные равномерно распределены между нижележащими позвонками.
Чтобы точно поставить диагноз, назначаются дополнительные исследования:
- Рентген шейного отдела. Такой способ целесообразен на ранних стадиях заболевания, но может оказаться бесполезным при запущенных формах.
- КТ (компьютерная томография). Позволяет увидеть структурные изменения в позвонках, но с помощью этого метода невозможно определить размер грыжи между позвонками.
- МРТ. Считается наиболее эффективным методом диагностики шейного остеохондроза. Можно определить размер грыжи между дисками, а также степень их развития.
- Врач может также назначить дуплексное сканирование, позволяющее определить нарушение нормального кровообращения в артериях.
Лечение
Лечение шейного остеохондроза представляет собой комплексную терапию, включающую в себя прием лекарственных препаратов, гелей, а также различных физиотерапевтических мероприятий. Немаловажную роль играет лечебная гимнастика, а также массаж проблемной зоны.
https://www.youtube.com/watch?v=kcLzImpQtTg
Первая помощь
Острый приступ шейного остеохондроза можно снять придерживаясь следующих рекомендаций:
- Обеспечение неподвижности
Для этого подойдет ношение воротника Шанца, который можно свободно купить в любой аптеке. - Согревание для улучшения кровоснабжения и профилактики застойных явлений
Утеплиться можно шарфами из овечьего или собачьего пуха, теплой грелкой, горчичниками или перцовым пластырем. При выдерживании пластыря на больном месте около суток иногда возникает стойкий обезболивающий эффект. - Использование мази
Для снятия боли используются обезболивающие и противовоспалительные мази, такие как Индометацин, Ортофен, Диклофенак, Кармолис.
Медикаментозное
Устранить последствия дегенеративно-дистрофических изменений позвоночника без применения лекарств невозможно. Применение медикаментов при лечении остеохондроза шейного отдела — это один из основных пунктов программы комплексного подхода к оздоровлению, используемой большинством специалистов традиционной медицины.
Оно призвано решить несколько задач, в том числе:
- купировать болевой симптом и устранить воспалительный процесс;
- снять спазм мышц;
- стимулировать процесс регенерации клеток хрящевой и костной тканей;
- усилить защитные свойства организма, повысить иммунитет;
- улучшить общее состояние, устранив другие симптомы, мешающие выздоровлению.
В зависимости от этих целей, все препараты, назначаемые врачом человеку, страдающему от шейного остеохондроза, условно можно разделить на следующие группы:
- Анальгетики (нестероидные препараты, снимающие болевые ощущения)
Обычно их назначают в виде таблеток или капсул. Следует помнить, что большинство таких лекарств вызывают раздражение слизистой оболочки пищеварительного тракта. Среди современных препаратов, используемых для снятия болевых ощущений при остеохондрозе – Диклофенак, Пироксикам. - Противовоспалительные (стероидные)
Это гормональные препараты, которые снимают воспалительные явления и, тем самым, устраняют болевые ощущения. Наиболее часто при остеохондрозе шейного отдела применяются таблетки и мази на основе гидрокортизона, преднизолона или дексаметазона. - Хондропротекторы
Это препараты, содержащие вещества, замещающие компоненты хрящевой ткани – хондроитин, гиалуроновая кислота. Чтобы добиться стойкого положительного эффекта, такие лекарства нужно принимать очень длительное время. - Миорелаксанты
Это препараты, расслабляющие мышечный тонус. Они применяются в хирургии и ортопедии, как вспомогательные средства для купирования болей. Такие лекарства вводятся парентерально, и поэтому всегда под наблюдением врача. Для лечения остеохондрозов используют препараты из двух фармакологических групп: глицерина и бензимидазола. Имеется обширный перечень противопоказаний. - Витамины
При остеохондрозе шейного отдела назначаются витамины, благотворно воздействующие на периферическую нервную систему и улучшающие проводимость. Водорастворимые витамины: В1, В6, В12, жирорастворимые витамины: А, С, D, Е. В последние годы стали чаще назначать комбинированные препараты, содержащие как обезболивающие, так и витаминные компоненты. Одно из таких лекарств – Мильгамма композитум. Эффективный препарат состоит из витаминов группы В на основе пиридоксина и тиамина, а в качестве обезболивающего содержит лидокаин. - Мази и гели для наружного применения
Это самая доступная для применения в домашней обстановке группа лекарственных препаратов. Их делят на снимающие воспаление, согревающие и обезболивающие.
Физиотерапевтическое
Главная цель физиотерапевтического лечения — стимуляция процесса регенерации в организме и устранение болезненности. Самыми популярными методиками при лечении шейного хондроза являются следующие:
- Ультразвук
Физиолечение ультразвуковыми волнами применяется для снятия серьезных болевых проявлений и воспалительной реакции. Ультразвуком массажируют ткани шеи, после чего активируется обмен веществ. - Вибромассаж
Воздействие на участок боли при вибромассаже оказывается посредством механических колебательных движений. Для правильного проведения данной физиопроцедуры обычно используют ленточные вибромассажеры. - Электрофорез
Это метод проведения физиотерапевтической помощи при шейном остеохондрозе проводят с помощью применения диадинамических и модулированных токов, а также электрических полей при введении в ткани организма таких лекарственных препаратов, как Лидаза, Новокаин. Электрофорез отлично снимает спазматические синдромы и устраняет боль в воспаленных мышцах. - Магнитотерапия
Суть магнитотерапии как физиолечения при остеохондрозе шейного отдела объясняется использованием постоянных либо переменных полей с магнитом, у которых частота разного размера. Данный способ позволяет помочь больному убрать боль и прекратить воспалительный процесс в очаге. Процедуру часто проводят дома после приобретения специального прибора магнитографа. - Детензор-терапия
В настоящее время достаточно популярный метод физиотерапии, который заключается в вытягивании позвоночного столба под массой тела пациента. Для проведения такой процедуры необходим устроенный специальным образом матрас, у которого наклонные ребра и они меняют местоположение под тяжестью собственного тела. Тонус мышц при этом нормализуется,что приводит к их расслаблению. - Лазеротератия
Лазер оказывает комплексное воздействие на очаг воспаления, он активизирует биологические процессы в тканях нервной системы. Это позволяет получать быстрый положительный эффект от лечения. Комплексное воздействие на организм заключается в противовоспалительном, обезболивающем и ранозаживляющем эффекте. Одна процедура лазеролечения не должна превышать 15 минут. Это оптимальное время секторального воздействия гелия-неонового лазера на пораженные участки. При этом продолжительность действия лазера на одну болевую точку не должна превышать 2 минут. - Бальнеотерапия
Польза минеральной воды известна давно, именно на этом и основана бальнеотерапия. Процедура подразумевает активное использование водных ресурсов при лечении остеохондроза. Кроме принятия ванн, разных видов душей и активного плавания в бассейне, терапия предполагает использование аппликаций лечебной грязи на болезненные участки тела. Лечебный эффект достигается одновременным воздействием химически активных веществ, содержащихся в воде, при различных температурных режимах. Методика позволяет купировать болевой синдром улучшением местной микроциркуляции в тканях.
ЛФК
Следует помнить, что ЛФК не проводится, когда начинаются признаки обострения: болевые ощущения. После комплекса ЛФК они могут усилиться и причинить неудобства.
Существует ряд общих рекомендаций при проведении зарядки:
- Физкультура должна проходить в помещении с хорошей вентиляцией, отличный вариант — на улице.
- Занятия проводятся только в период ремиссии заболевания (когда нет симптомов).
- Одежда на занятиях ЛФК предполагается широкая, не стесняющая движений и дышащая.
- Все движения плавные, амплитуда и количество повторений постепенно увеличиваются.
- Если начинаются болезненные ощущения, следует немедленно прекратить занятие.
- Предваряют занятия и оканчивают измерения давления и пульса. Когда эти показатели отличаются от нормальных, следует снизить нагрузку.
- Желательно в течение всего занятия прислушиваться к своему дыханию, это повысит эффективность. Все упражнения на растяжку выполняются на выдохе.
- Очень важно постепенно повышать нагрузку и количество повторов, это снизит риск травматизма и предотвратит переутомление.
- Упражнения важно выполнять регулярно, так можно добиться скорейшего результата.
- Перед началом самостоятельных занятий необходимо проконсультироваться с врачом и согласовать с ним комплекс упражнений.
Рекомендуемые упражнения в исходном положении лежа на животе:
- Голова в упоре на лоб, руки на затылке, локти параллельно полу. Приподнять голову вместе с руками от пола, удерживать такое положение на 4 счета, опустить и расслабиться. Повтор 2-4 раза.
- Голова в упоре на подбородок, ладони под подбородком. На раз руки вытянуть вперед, на два — развести в стороны, три — вытянуть вперед, четыре — исходное положение. Повтор 2-4 раза.
- Руки вытянуты вперед. Плавание стилем «кроль», повтор 4-8 раз.
- Ладони под подбородком, упор на ладони лбом. Попеременно доставание пяткой ягодиц. Повтор 4-8 раз.
Рекомендуемые упражнения в исходном положении лежа на боку (на правом, потом на левом):
- Правая рука вытянута, на ней лежит правое ухо, приподнять правую руку вместе с головой, удерживать положение на 4 счета, опустить и расслабиться. Повтор 2-4 раза.
- Левая рука опирается в пол впереди груди, левая нога делает маховые движения вперед-назад. Повтор 6-8 раз.
- Левая рука вдоль туловища, поднять левую руку вверх-вдох, опустить-выдох. Повтор 2-4 раза.
- Левая рука на бедре. Подтягивание обеих колен к груди на выдохе, выпрямить ноги на вдохе. Повтор упражнения 2-4 раза.
Массаж
Существуют такие виды массажа при остеоходрозе шейного отдела:
- Классический
В этом случае выполняется щипкообразное или плоскостное поглаживание пораженной области. Движения делают сверху вниз. После чего разминают шею и выполняют продольное накатывание. В завершение делают вибрацию и круговые растирания. Данную процедуру выполняют примерно 30-40 минут. - Точечный
При его проведении совершают давление на некоторые точки. Вначале начинают работать с особыми участками – обрабатывать не более 3-4 точек. Но постепенно площадь массируемых участков увеличивается до 6-10 точек. При остеохондрозе шеи нужно использовать исключительно подушечки пальцев. - Сегментарный
В таком случае воздействуют на рефлекторную дугу нервной системы. Рекомендуется обрабатывать особые зоны, отвечающие за шею. Благодаря этому удается восстановить кровообращение и питание пораженных зон, нормализовать функции головного и спинного мозга, устранить застойные явления в мышцах. - Баночный
Под влиянием вакуума, который образуется в банке, происходит раздражение кожных рецепторов в районе шеи. Благодаря этому нормализуется кровообращение, усиливается ток лимфы, нормализуется питание тканей, исчезают застойные процессы и боль.
Народные методы
Благодаря средствам нетрадиционной медицины также можно облегчить болевой синдром и уменьшить проявления шейного остеохондроза.
Самые популярные компрессы:
- Творожно-уксусный
Пару капель уксуса капнуть на творог (до 100 грамм), тщательно перемешать, нанести на ткань и прикладывать на ночь к больной шее. - Скипидарный на основе теста
Замесить тугое тесто из 1 стакана муки и воды (на глаз), укутать, положить в темное место на пару дней. По истечении указанного времени намазать шею скипидаром. Сверху положить пласт из теста, укутать полученный воротник целлофаном, шарфом. Снять, когда возникнет сильное чувство жжения. - Из листьев хрена
Приложить листочки этого растения к пострадавшему месту позвоночника во время остеохондроза шейного отдела, предварительно обработав их кипятком. Утеплить компресс шарфом, оставить на ночь. - Картофельно-медовый
Натереть картофель на терке и смешать с медом один к одному. Полученную кашицу нанести на шею, накрыть компрессионной бумагой и шарфом, закрепить повязку пластырем, держать до двух часов. По окончании процедуры протереть шею влажной теплой тряпкой, нанести пихтовое масло.
Также рекомендуется принятие лечебных ванн:
- На основе хвойного экстракта
Ветки, иглы, шишки хвои с корой бросить в кастрюльку с водой и прокипятить в течение получаса. Укутать отвар теплой тканью, настаивать до 12 часов. Набрать ванну полную теплой воды, влить полтора литра отвара, добавить 2 кг морской соли. Выполнять процедуру один раз в сутки ежедневно. Курс терапии составляет 10-12 сеансов. - Каштановая
1 кг конского каштана измельчить и прокипятите в 5 л воды (30 минут). Остудить, процедить и вылить в набранную ванну. Принимать 1 раз в 2-3 дня в течение месяца. - С можжевельником
200 грамм можжевеловой хвои засыпать в 1 л воды и кипятить до получаса. Остудить, вылить в наполненную ванну. Процедуру, которая рассчитана на 14 сеансов, выполняйте через день.
Профилактика
Существует ряд обищх рекомендаций, которые помогут избежать возникновение шейного остеохондроза:
- Старайтесь избегать сквозняков и переохлаждения, так как это приведет к еще большему мышечному напряжению и послужит началом обострения заболевания. В холодную и ветреную погоду шея должна быть хорошо укутана шарфом, головной убор обязателен, хорошо, если ваша куртка или пальто будут иметь капюшон, что дополнительно защитит шею от продувания и холода.
- Многие люди, которые часто испытывают боли в шее и плечевом поясе, мучаются также от боли в висках. Дело в том, что при длительном напряжении шеи, задействованы мышцы не только области шеи и плечевого пояса, но и височные. Можно уменьшить боль, если осторожно помассировать кончиками пальцев виски. Делайте легкие круговые движения подушечками большого и указательного пальцев двигаясь от области над ухом к глазу.
- Если у вас застарелый шейный остеохондроз, то круговые движения головой вам противопоказаны. Такие движения дают слишком большую нагрузку, особенно на нижний шейный отдел позвоночника (при запрокидывании головы назад), что может привести к усилению болей. Вы можете выполнять только полукружные движения головой от одного плеча к другому.
- Относитесь с осторожностью к предложениям по вытяжке шейных позвонков, неосторожность и некомпетентность в этом вопросе может быть причиной серьезных травм точек шейного отдела позвоночника, поскольку шейные позвонки особенно чувствительны к силовому воздействию.
- Важно постоянно следить за своей осанкой – она должна быть правильной не зависимо от того, чем вы в данный момент занимаетесь – сидите, лежите, идете. Сидеть нужно ровно, не только во время работы, но и дома во время обеда, а спать лучше на специальной ортопедической подушке.
Выполнение упражнений в течение длительного времени — надежная профилактика остеохондроза шейного отдела позвоночника. Вот ряд упражнений для профилактики этого вида остеохондроза:
- Надавите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд.
- Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь (3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо. Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
- Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.
- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча (5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Эти упражнения рекомендуется включать в утреннюю гимнастику, а также выполнять их в течение рабочего дня. Делать их можно и сидя, и стоя. Однако совершать круговые вращательные движения головой нельзя ни в коем случае. Это может привести к травме.














комментарии закрыты.