Тахикардия представляет собой увеличенную частоту сердцебиения, более 90 ударов в минуту. Является не заболеванием, а симптомом и может свидетельствовать о наличии у пациента других патологий. Лечение у взрослых и детей назначается исключительно после полного обследования и выявления причины.
Описание
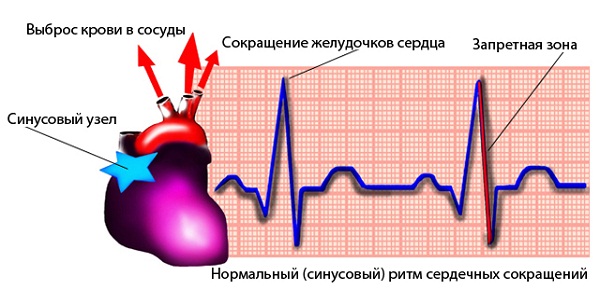
Учащенным сердцебиением считается сокращение сердечной мышцы чаще, чем 90 раз в минуту. Очень важно различать тахикардию – она может являться патологией (если сердцебиение учащается в спокойном состоянии), или быть нормальной физиологической реакцией, наступающей в момент физической нагрузки, волнения или страха.
Патологическая тахикардия достаточно опасна. При ускоренном сердцебиении падает эффективность работы сердечной мышцы, так как желудочки не наполняются кровью в должной мере. Из-за этого у пациента наблюдается резкое снижение артериального давления и уменьшается приток крови ко всем органам.
Также из-за частого сердечного ритма ухудшается кровоснабжение и самого сердца. Так как мышца вынуждена работать более активно, ей требуется больше кислорода. Вследствие этого сердце не успевает «обработать» нужное количество крови, что может привести со временем к развитию ишемической болезни, инфарктам и инсультам.
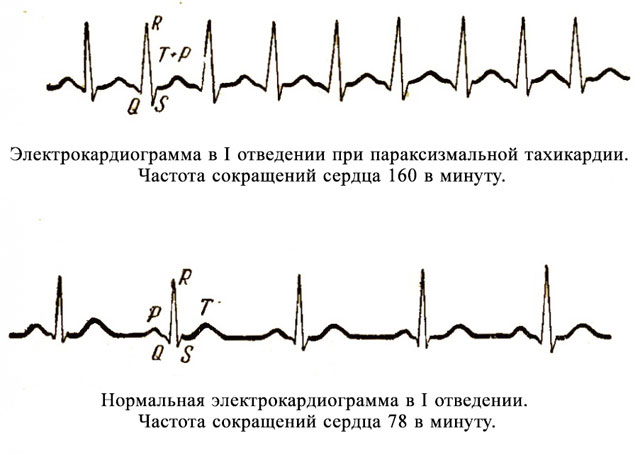
Как правило, приступ тахикардии развивается стремительно. При разных формах, частота сокращения сердца (ЧСС) может колебаться от 150 до 240 ударов в минуту.
Важно! Длительность приступа также сложно предугадать – он может продолжаться от 5 минут до нескольких дней.
Признаки
Проявления тахикардии носят ярко-выраженный характер. Определить наличие данного симптома можно по наличию следующих признаков у пациента:
- приступообразное учащение сердечного ритма;
- резкое ощущение слабости;
- головокружение;
- ощущение нехватки воздуха, одышка;
- потемнение в глазах;
- тянущая боль в области сердца;
- потеря сознания.
Классификация
Сердечная аритмия, в зависимости от ее природы возникновения, разделяется на 3 вида.
Синусовая
Также называется наджелудочковой тахикардией. Причиной возникновения данного вида является сбой в генерации импульсов синусовым узлом, отвечающим за «автоматизм» сердечных сокращений.
Все действия узла регулируются вегетативной нервной системой. Его нарушения, как правило, связаны с воздействием на ЦНС различных раздражителей.
Синусова тахикардия (СТ) является ответной реакцией организма на эмоциональный стресс, чрезмерную физическую нагрузку или злоупотребление кофеиносодержащими продуктами. В таком случае СТ имеет временный характер и не беспокоит пациента неприятными ощущениями.
Важно! Сердечный ритм нормализуется в кратчайшие сроки после прекращения воздействия данных раздражителей.
Патологическая СТ является более опасным симптомом. Она сохраняется у пациента даже в спокойном состоянии и проходит только после устранения первичного заболевания. Обычно сопровождается дискомфортом в области сердца, покалываниями и одышкой.
Причиной возникновения патологической СТ могут стать следующие нарушения:
- потеря крови, гипоксия;
- повышение температуры тела;
- гипотония;
- нарушения работы левого желудочка;
- лихорадка, острая сосудистая недостаточность;
- нейроциркулярная дистония;
- воспалительные процессы в организме;
- дыхательная недостаточность.
У больных с сердечными заболеваниями, которые связаны с дисфункцией левого желудочка или сердечной недостаточностью, довольно часто наблюдается возникновения СТ. Такие факторы образования СТ называются интракардинальными и чаще всего возникают у пациентов с:
- острой сердечной недостаточностью;
- перенесенным инфарктом миокарда;
- острым миокардитом;
- тяжелым приступом стенокардии в прошлом;
- кардиомиопатией.
Также при тахикардия на фоне сильных головных болей могут развиваться мигрени.
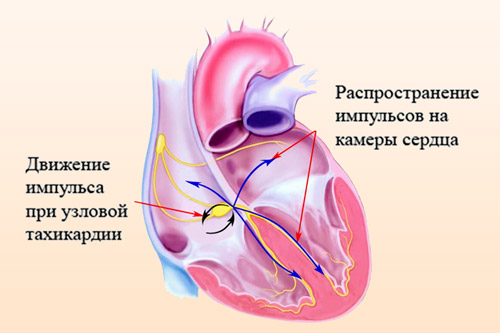
Пароксизмальная
Представляет собой внезапно возникшее учащенное сердцебиение, частота которого может колебаться от 150 до 300 ударов в минуту. Различают 3 типа парокзисмальной тахикардии (ПТ):
- узловая;
- предсердная;
- желудочковая.
Предсердная и узловая связаны со сбоем в работе симпатической нервной системы, а желудочковая – с острыми дистрофическими изменения миокарда.
У пациентов с различными кардиальными патологиями в 85% случаев отмечается образование желудочковой ПТ. Только у 2% пациентов с данным видом аритмии не регистрируются никакие сердечные заболевания.
Данный вид тахикардии может сопровождаться онемением конечностей во сне или легким тремором в дневное время.
Опасность ПТ заключается в том, что она является катализатором различным гемодинамических нарушений:
- потери сознания;
- артериальной гипотонии;
- резких скачков АД.
Нарушение нормальной работы желудочков и высокая частота сердечных сокращений являются основными причинами, приводящими к снижению сердечного выброса. Несвоевременное лечение приводит к фибрилляции желудочков.
Фибрилляция желудочков
Самая опасная и сложная форма тахикардии. Представляет собой непоследовательные и непредсказуемые сокращения миокарда с частотой 250-450 раз в минуту. В данном состоянии сердечная мышца не в состоянии выполнять «насосную» функцию, из-за чего кровь перестает поступать ко всем органам и тканям. Фибрилляция желудочков зачастую становится следствием тяжелой формы инфаркта.
https://www.youtube.com/watch?v=HxldipUjVdE
Различают 3 формы ФЖ.
- Первичная – развивается в первые 48 часов после инфаркта. Является сигналом наступления нестабильности миокарда из-за острой ишемии сердца.
Важно! Первичная ФЖ является самой распространенной причиной летального исхода при инфаркте миокарда.
- Вторичная – возникает на почве кардиогенного шока у пациентов с инфарктом и является следствием левожелудочковой недостаточности.
- Поздняя – появляется у пациентов с инфарктом через 2-5 недель после постановки диагноза. Имеет замедленный характер и чаще всего возникает у людей с инфарктом передней стенки миокарда.
Фибрилляция желудочков возникает внезапно – через 3-6 секунд после приступа у пациента отмечается нарушение координации, потемнение в глазах и одышка. Через 15-20 секунд больной теряет сознание, а через 30-40 секунд появляются судороги и непроизвольное мочеиспускание.
Далее через 40-45 секунд отмечается значительное расширение зрачков, которое достигает пика через 1,5 минуты. Это свидетельствует о том, что половина времени, за которое возможно восстановление нормальной работы головного мозга уже прошла. Через 2 минуты после начала приступа отмечается хрипящее шумное дыхание, которое постепенно прекращается – это свидетельствует о наступлении клинической смерти.
Важно! Избежать летального исхода в данном случае можно при помощи своевременной фибрилляции желудочков.
Диагностика
Определить наличие у пациента тахикардии можно прибегнув к специальным методам диагностики.
- Общий анализ крови – позволяет выявить первичное заболевание по уточнению количества эритроцитов и гемоглобина.
- Анализ мочи для определения количества продуктов распада адреналина и анализ крови на выявление гормонов щитовидной железы.
- ЭКГ для регистрации сердечных импульсов.
- ЭКГ по методу Холтера – суточный мониторинг сердечного ритма.
- УЗИ сердца – помогает выявить патологии сердечной мышцы на фоне которых развивается тахикардия.
Лечение
Терапевтический подход при любой тахикардии должен быть индивидуальным. При устранении данного симптома медики руководствуются первичным заболеванием, вызвавшим его, а также общим состоянием пациента.
Медикаментозное
При тахикардии применяют несколько видов медикаментозных средств.
- Рефлекторные – оказывают успокаивающее воздействие на сердечный ритм («Валидол», «Корвалол», «Корвалтаб»).
- Успокоительные – целесообразны при психогенных факторах возникновения тахикардии («Пустырник», «Глицисед», «Валериана», «Персен»).
- Бета-блокаторы – направленны на снижение артериального давления и нормализацию сердечного ритма («Конкор», «Бисопролол», «Пропранолол», «Карведилол»).
- Блокаторы кальциевых каналов – применяются для экстренного снятия приступов и имеют краткосрочный эффект («Верапамил», «Изоптин»).
- Сердечные гликозиды – назначаются больным с учащенным сердцебиением на фоне сердечной недостаточности («Строфантин», «Дигоксин», «Коргликон»).
- Блокаторы калиевых каналов – эффективны для больных, у которых учащенное сердцебиение сопутствуется пониженным артериальным давлением («Аритмил», «Кордарон», «Амиодарон»).
Радикальное
Оперативное вмешательство при тахикардии проводится крайне редко. Такой метод терапии актуален только в том случае, когда медикаментозное лечение не дало результата или же у пациента наблюдается острый приступ.
Различают 3 вида операций, проводимых больным с симптомами тахикардии.
- Малоинвазивная техника – проводится без использования общего наркоза. Через вену вводится катетер до сердечной камеры. Все действия контролируются при помощи рентгеновского аппарата. После нахождения пораженного участка, его прижигают током и таким образом нейтрализуют очаг заболевания.
- Имплантация кардиостимулятора – через латеральную вену руки пациенту вводится в сердце небольшое устройство: кардиостимулятор. Он является «водителем» сердечного ритма – позволяет остановить приступ на начальном его этапе при помощи небольшого электрического импульса, который он излучает.
- Открытая операция – проводится под общим наркозом. Предварительно пациента переводят на систему искусственного кровообращения. Операция проводится на открытом сердце и заключается в удалении поврежденных аритмичных участков.
Народные методы
Если тахикардия имеет легкое течение и не доставляет пациенту сильного дискомфорта, можно прибегнуть к лечению народными средствами.
- Боярышник
Одну столовую ложку листьев боярышника залить стаканом кипятка. Дать настояться в течение получаса, процедить. Принимать 3 раза в день по 100 мл перед едой до полной нормализации сердечного ритма. - Чеснок и лимон
10 небольших головок чеснока очистить от шелухи и растереть до кашеобразного состояния. Взять 10 лимонов и выдавить из них сок в металлическую емкость. Соединить с чесноком, залить 1 литром жидкого меда и тщательно перемешать. Полученную смесь настаивать 3-5 дней в темном прохладном месте. Принимать натощак по 3-4 чайных ложки 2 месяца. - Адонис
1 ч. л сушеного адониса засыпать в 1 литр кипящей воды. Кипятить отвар на медленном огне 15 минут, затем накрыть крышкой и дать настояться несколько часов. Процедить и принимать в течение дня по 1 столовой ложке с интервалом 2-3 часа. Повторять 14 дней.
Методы самопощи
При внезапно возникшем приступе тахикардии пациент может нормализовать сердечный ритм самостоятельно. Данную методику можно применять только при незначительном ускорении сердцебиения.
- Следует умыться прохладной водой и сделать холодный компресс на лоб или шейно-воротниковую зону.
- Далее, приняв горизонтальное положение, подсчитайте пульс.
- После этого легкими вращательными движениями помассируйте область сонной артерии.
- Сделайте глубокий вдох и задержите дыхание, плавно выдохните. Повторять 4-7 раз.
- Следующий шаг — примите медикаменты, направленные на замедление сердечного ритма — «Корвалол», «Верапамил», «Аспаркам», «Дигоксин».
- Если все вышеперечисленные методы не дали выраженного результата, следует вызвать скорую помощь.
Общие рекомендации
Медики рекомендуют пациентам с тахикардией не только медикаментозное лечение. Для нормализации сердечного ритма очень важно придерживаться здорового образа жизни и исключить все возможные факторы, способные вызвать новый приступ тахикардии. Для этого стоит следовать простым рекомендациям.
- Первым делом следует устранить негативные раздражители – алкоголь, курение, кофеин. Они способствуют ускорению сердечного ритма и могут вызывать внезапные приступы тахикардии.
- Исключить чрезмерную физическую нагрузку.
- Нормализовать режим сна и постараться не перенапрягать нервную систему.
- Избегать шумных мест, стараться не пребывать в толпе.
- Установить четкий распорядок дня – начинать утро с лечебной гимнастики, ввести режим питания.
- Употреблять в пищу исключительно полезные продукты, отказаться от жирного и фаст-фудов.
- Важно научиться расслабляться после рабочего дня – для этого можно заниматься йогой, слушать релаксирующую музыку или гулять на свежем воздухе.
- Следует регулярно посещать врача кардиолога для предупреждения приступов тахикардии.