Атопический дерматит — одно из самых распространенных хронических заболеваний, которое поражает кожные покровы и отмечается сильным зудом, сыпью и покраснением. Патология не заразна, передается на генетическом уровне (чаще всего от матери), именно поэтому в большинстве случаев обнаружить ее удается уже в детстве.
У взрослых обострение атопического дерматита возникает в основном при смене сезонов, а лечение направлено в первую очередь на устранение симптомов заболевания.
Если у Вас есть генетическая предрасположенность к данному заболеванию, следует избегать факторов риска, которые могут способствовать рецидиву.
Что это?
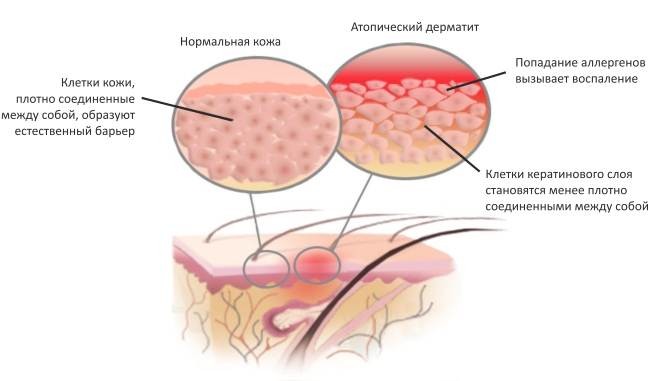
Атопический дерматит — это аллергическая реакция, которой подвергается кожный покров из-за чрезмерной реакции на раздражение с окружающей ребенка или взрослого средой. Данная реакция часто обусловлена воздействием на человека пыльцы, обычной домашней пыли, шерсти, пищи, бытовой химии и т.д.
В зависимости от разновидности аллергена, путь, которым он проникает в организм, бывает воздушным, контактным или пищевым.

Для атопического дерматита характерна зависимость от времени года, а также повышение уровня одной из фракций иммуноглобулинов (IgE) в кровяном русле.
Интересно знать! У пациентов, имеющих данное заболевание, обострение его или же рецидив, как правило, происходит в холодное время года. Ремиссия отмечается в летнее время.
Такое заболевание признано самым часто встречающимся аллергическим поражением кожи. Поэтому ответ на вопрос, что такое атопический дерматит у большинства людей не вызывает затруднений.
Ведь они уже сталкивались с ним и знают, что это воспаление кожи, вызванное аллергией и генетической предрасположенностью, которое практически всегда сопровождается сильным зудом поражённых участков на теле больного.
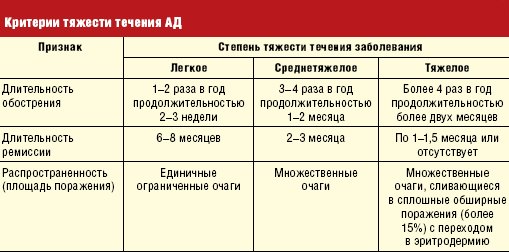
Степени тяжести
Основные критерии для оценки степени тяжести протекания атопического дерматита – частота обострений, степень поражения кожи, интенсивность зуда, чувствительность организма к проводимому консервативному лечению. На основании всего этого клиницисты выделяют три степени тяжести:
- Лёгкая
Для этой степени характерно поражение кожного покрова в определённых местах. Очаги небольшие и зуд выражен слабо. Недуг обостряется не более двух раз в год, преимущественно в холодное время года. Длительность периода обострения составляет один месяц. Атопический дерматит на лице или на других частях тела легко поддаётся лечению. Ремиссия более 10 месяцев. - Среднетяжелая
Для данной степени характерным является распространённое поражение кожного покрова. Заболевание обостряется максимум четыре раза в год. Периоды обострения длительные. Консервативная терапия не оказывает должного эффекта, так как заболевание этой степени трудно поддаётся лечению. - Тяжёлая
Недуг практически все время пребывает в стадии обострения. Ремиссии возникают крайне редко. Характер поражения кожного покрова диффузный. Зуд очень сильный, что мешает пациенту вести нормальный образ жизни. Медикаментозная терапия оказывает незначительный эффект. После проведения терапии наступает кратковременное улучшение, а затем заболевание снова обостряется.
Также атопический дерматит у взрослых подразделяется на следующие формы:
- Лихеноидная – характеризуется сильным шелушением и сухостью кожи. Имеются крупные папулы.
- Эритематозно-сквамозная – характеризуется наличием мелких папул плоской округлой формы. Пораженные места очень сильно зудят.
- Пруригинозная – не имеют точного диапазона поражения. Папулы могут располагаться по всему телу у взрослых.
- Экзематозная – имеют определенный участок поражения. Отмечается сильное воспаление, трещины.
Читайте также статью: «Язва желудка у взрослых: симптомы и лечение».
Причины
Однако у одних людей аллергены не вызывают никаких симптомов и не требуют лечения, а у других проявляется атопический дерматит – почему так происходит? Дело в разнообразных факторах, которые ведут к проявлению патологии. Основные из них это:
- Наследственность, которая может проявляться по-разному. Так, предрасположенность у первых оборачивается ринитом и конъюнктивитом, у вторых — бронхиальной астмой, поллинозом, а у третьих в дерматитом атопического вида. Очень часто наличие предрасположенности проявляется уже у грудничков.
Интересно знать! Если один из родителей страдает от различных видов дерматита в таком случае процент развития болезни у детей равен 50%, если болеют оба родителя – 80%.
- Высокая чувствительность кожного покрова к различным веществам, к которым относится мыло, стиральный порошок, остающийся на одежде после стирки. Тут также в большей зоне риска дети, так как у взрослых кожа более стойка и привычна к подобным раздражителям.
- Взаимодействие с аллергическими веществами. Их спектр очень широк, нередко сами последствия возникают спустя некоторое время после контакта. С течением времени реакции на разные раздражители может меняться. Часто аллергия является приобретенной.
- Подверженность инфекционным болезням, что отражается на силе иммунитета, итого чем является атопический дерматит.
К числу дополнительных причины, влияющих на развитие дерматита, относятся болезни желудка и кишечника, проблемы с обменом веществ, заболевания эндокринного характера.
Обычно патология протекает с обострением и ослаблением симптомов, которые обычно возникают из-за усиления действия раздражающих причин, а также когда не ведется назначаемое лечение.
Важно! Если у вашей матери или отца уже диагностировали такое заболевание, то действительно риск его появления у вас очень велик.
Ваши шансы получить атопический дерматит будут также увеличиваться если вы:
- курите;
- беременны, и страдаете от токсикоза;
- часто болеете инфекционными заболеваниями;
- страдаете от проблем с желудком и пищеварением;
- постоянно переедаете;
- часто подвергаетесь стрессам;
- живёте в условиях плохой экологии;
- резко сменили климат;
- используете хлорированную воду;
- пользуетесь косметикой, бытовой химией;
- носите синтетическую одежду;
- держите в квартире различных животных.
Важно! При сочетании наследственного фактора и изменений в иммунной системе при участии внешних раздражителей вероятность возникновения атопического дерматита резко возрастает.
Симптомы
Главными особенностями болезни стали раздражение и сильный зуд, которые проявлялись как в дневное, так и в ночное время. Кроме этого наблюдаются пузырьки разных размеров, пустулы и узелки, локализация которых обычно отмечается в следующих зонах:
- на лице;
- в складках кожи;
- в носогубном треугольнике;
- под коленками;
- на локтевых сгибах;
- крайне редко бывает на спине либо на груди.
Проявления атопического дерматита в зависимости от множества факторов довольно вариабельны. Они зависят от таких факторов, как возраст пациента, состояние окружающей среды, степень тяжести заболевания и некоторых других.
Но также есть и группа симптомов, которые являются характерными для любой формы и присутствуют у всех пациентов:
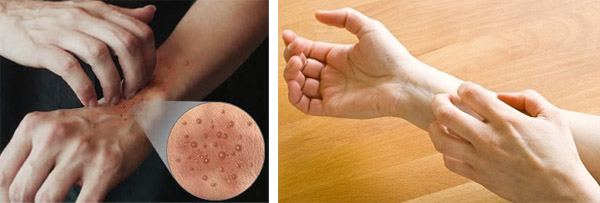
- Нестерпимый зуд и сухость кожи. Провоцируя постоянные расчесы, болезнь может осложниться грибковой инфекцией.
- Утолщение кожного покрова и обесцвечивание пораженных участков кожи после исчезновения воспаления.
- Желтоватые корочки и пузырьки, наполненные серозной жидкостью.
- Усиление кожного рисунка, трещины и гиперемия стопы.
Но зуд имеет различную степень выраженности. Тяжелее всего этот симптом переносят именно маленькие дети, так как они не могут терпеть и поэтому расчёсывают проблемную зону, что только усугубляет течение болезни.
В места поражения могут попадать микроорганизмы, что может спровоцировать образование гнойничков.
Интересно знать! Заболевание протекает волнообразно – периоды обострения чередуются с периодами ремиссии. Как правило, состояние пациента ухудшается в холодное время года.
В зависимости от симптоматики выделяют следующие стадии болезни:
- Начальная стадия. Более характерна детям, нежели взрослым. Заключается в появлении шелушения, отека, желтоватых корочек на коже.
- Острая фаза – покрытие кожи высыпаниями, эрозиями, сильным отеком, покраснениями, к которым присоединяется зуд. Через некоторое время эта фаза сменяется хронической (утолщение кожи, появление кожных складок, обесцвечивание). Промежуточная фаза – подострая – характеризуется снижением интенсивности симптомов и признаков.
- Стадия ремиссии. Может длиться недели и годы до следующего рецидива заболевания.
- Клиническое выздоровление. Наступает при отсутствии признаков атопического дерматита в течение 3-5 лет.
Единичные очаги воспалений сливаются в более крупные пятна с шелушением. У взрослых болезнь может проявляться сухостью, потемнением кожи, утолщением покрова, образованием трещин.
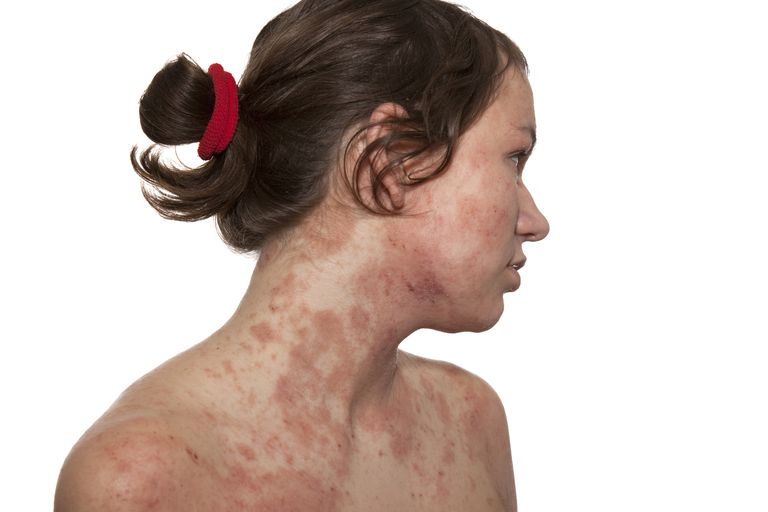
Если отмечены симптомы атопического дерматита у взрослых и лечение не осуществляется, может возникнуть осложнение в виде одного из симптомов:
- выпадение волос на бровях и на затылке (частичное либо полное);
- изменение структуры ногтевых пластин;
- появление трещин на стопах;
- истончение кожи на стопах.
У пожилых больных появляются бляшки над кожей на руках, а также темнеют веки и появляются эритемы.
В некоторых случаях может наблюдаться:
- увеличение лимфоузлов либо миндалин;
- повышение температуры;
- симптомы интоксикации.
Существуют большие и малые критерии заболевания. Точный диагноз может быть поставлен врачом только в том случае, если у человека удастся обнаружить не менее трёх больших и трёх малых критериев.
Большие критерии:
- кожный зуд, который возникает даже в том случае, если на коже не имеется видимых поражений;
- заболевание протекает на протяжении длительного промежутка времени и при этом стадии обострения и ремиссии чередуются;
- кожная сыпь локализуется в местах типичных для болезни – на лице, в паховой области, на сгибательной поверхности локтей и прочее;
- наличие в роду родственников, которые имели в анамнезе атопический дерматит.
Возможно, Вам понравится статья: «Кишечный грипп у взрослых: симптомы и лечение».
Малые критерии:
- при исследовании крови в ней отмечается повышенное содержание иммуноглобулина Е;
- в области плечевого пояса или же на лице образуются белые пятна;
- потоотделение у человека усилено. Как правило, оно сопровождается сильным зудом;
- впервые признаки заболевания были замечены ещё в раннем детском возрасте;
- гиперлинеарность;
- на передней поверхности шеи отмечаются складки;
- «аллергическое сияние» — вокруг глаз кожа становится более тёмной;
- на локтях, плечах и боковых поверхностях предплечья отмечается повышенное ороговение кожного покрова;
- белый дермографизм.
- Если провести по поверхности кожи любым предметом (преимущественно острым), то появляется белая линия;
- в области поражения отмечается сильное шелушение;
- кожный покров часто поражается заболеваниями инфекционной природы, вызванными стрептококками, стафилококками, вирусом герпеса или грибком.
Диагностика
Перед тем как лечить атопический дерматит, следует провести тщательную диагностику заболевания. Точный диагноз клиницисты смогут поставить только после того, как полностью изучат историю болезни пациента, клинические проявления, а также соберут семейный анамнез.
Интересно знать! Причина такого детального изучения кроется в том, что в период обострения атопический дерматит очень похож на обычную аллергию.
Для точно определения, что у ребенка или взрослого именно атопический дерматит, врачу следует выяснить:
- Как развивалась болезнь и есть ли врожденная предрасположенность.
- Имеются ли у больного атопические респираторные заболевания.
- Существуют ли другие кожные патологии.
- Есть ли какие-либо факторы риска, например если пациентка женщина, то беременна ли она, а если родила, то кормит ребенка или нет. Это важно, чтобы определить какими препаратами вести лечение. Сюда же относится непереносимость различных медикаментов.
Для более точной постановки диагноза, которая требуется в некоторых случаях, проводят дополнительные исследования, например, определяют:
- общий и аллерген-специфический иммуноглобулин;
- подверженность действию различных аллергенов;
- наличие вирусных или бактериальных воздействий.
Важно! Сложность диагностирования состоит в том, что атопический дерматит у детей по симптомам зачастую очень похож на проявления красного плоского лишая, ограниченного нейродермита, хронической экземы и так далее.
Поэтому врачу для определения методики, которой будет вестись лечение, следует убедится какая конкретно перед ним патология.
Лечение
Лечение атопического дерматита существенно отличается от терапии, которую врачи используют во время лечения обычной аллергии. Причина в том, что во время данного заболевания в организме взрослого или ребёнка протекают совершенно иные процессы и поэтому лечение будет более специфическим.
К примеру, если в результате развития аллергии в кровь выбрасывается большое количество медиаторов воспаления и вскоре проявляется их действие, то у тех, кто болен атопическим дерматитом, происходит формирование клеточного инфильтрата.
Читайте также статью: «Мазь «Левомеколь» от прыщей на лице».
Активированные клетки не распространяются по всему организму, а локализуются в определённом месте, где и начинают выделять медиаторы воспаления. Даже если в это время будет полностью устранена причина (аллерген), вызвавшая развитие заболевания, то воспаление не уйдёт.
Сформировавшийся патологический очаг имеет уникальную способность – он может поддерживать себя сам. По этой причине атопикам проводится довольно серьёзная противовоспалительная терапия.
Лечение атопического дерматита имеет несколько целевых направлений:
- устранить воспалительные изменения кожного покрова;
- полностью устранить зуд;
- восстановить кожную структуру;
- вылечить имеющееся заболевание, которое может осложнять течение атопического дерматита;
- не дать развиваться осложнениям.
Назначение лечения будет зависеть от совокупности факторов, а именно возраста – у взрослого или ребенка обнаружен атопический дерматит, насколько сильны его симптомы, а также есть ли сопутствующие болезни и противопоказания к приему препаратов.
При первоочередном лечении важно:
- Исключить воздействие выявленного аллергена.
- Подвергнуть больного десенсибилизации, то есть снизить его чувствительность в аллергическому фактору.
- Очистить организм, если имеется его интоксикация.
- Принять терапевтические меры в отношении сопутствующих недугов.
- Предупредить рецидивы.
- Не допустить осложнений, наиболее частые из которых это дополнительное инфицирование на фоне ослабленного иммунитета.
При атопическом дерматите у взрослых назначается различное лечение, его основные методы это:
- корректировка диеты;
- терапия при помощи фотоактивных веществ (ПУВА);
- очистка крови при помощи плазмафереза;
- корректировка чувствительности к аллергену при помощи препаратов;
- применение кортикостероидов;
- назначение аллергоглобулина.
Медикаментозное
Схема терапии атопического дерматита определяется всегда в индивидуальном порядке и может включать в себя противоаллергические и противовоспалительные средства, дезинтоксикацию и приём транквилизаторов.
Схема лечения атопического дерматита на лице у взрослых определяется лечащим доктором в индивидуальном порядке. В нее входят следующие группы препаратов:
- противовоспалительные;
- антигистамины;
- средства для детоксикации;
- транквилизаторы;
- антибиотики;
- антиоксиданты (АЕВит, «Веторон»).
В качестве противоаллергических препаратов рекомендуются: «Астемизол», «Кларитин»; «Цетиризин», «Эбостин».
Препараты первого поколения «Фенкарол», «Супрастин», «Диазолин» и «Тавегил» значительно слабее.
Важно! Так как все они вызывают привыкание, их нужно менять через неделю.
В случае возникновения воспаления доктор назначает антибиотики. Прием антибиотиков может привести к дисбактериозу. Поэтому необходим прием эубиотиков: «Линекс», «Бифидумбактерин» либо «Бактисубтил».
Успокоительные средства помогут справиться с дерматитом на спине, руках и на теле, вызванным стрессовыми ситуациями. Для этих целей подойдут:
- «Персен»;
- «Глицин»;
- «Новопассит»;
- «Пустырник»;
- «Валериана».
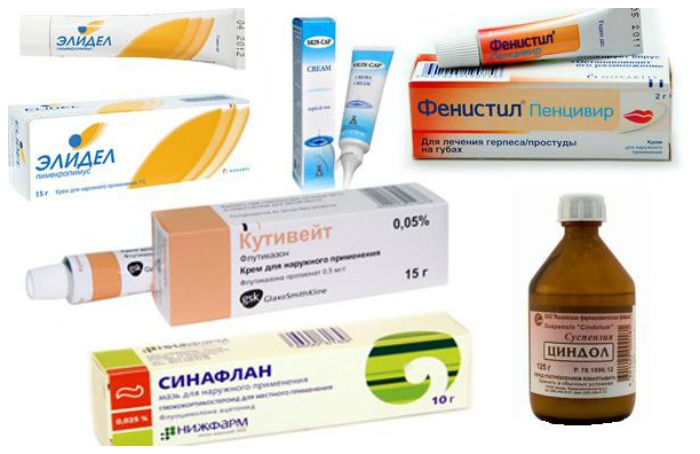
Наружное лечение проводят с помощью:
- Кремов, лосьонов, мазей, спреев. В своём составе они, зачастую, содержат глюкокортикостероиды. Это, например, гидрокортизоновая мазь, крем «Элоком», мазь «Адвантан». Средства выбираются в зависимости от концентрации гормонов и тяжести заболевания.
- Противовоспалительные, противогрибковые мази, которые назначаются при возникновении грибка на поражённых участках кожи Например, судокрем при атопическом дерматите является самым популярным средством для лечения раздражений, ран и устранения грибковой инфекции.
- Лечебная косметика, которая помогает устранить остаточные явления после лечения и поддерживать здоровый вид кожи.
Интересно знать! Заживлению кожи также способствуют физиотерапевтические процедуры с помощью ультрафиолетовой лампы, лазерных аппаратов. Также используют рефлексотерапию, санаторно-курортное лечение.
Народная медицина
Легкие формы атопического дерматита можно успешно лечить в домашних условиях. Важно, чтобы компоненты рецептов не вызывали индивидуальной непереносимости у пациента:
- Настой трав
Взять в равных частях цветы сирени, ромашки, листья мать-и-мачехи, лопуха, подорожника, зверобоя, тысячелистника, герани луговой, донника. Столовую ложку сбора залить горячей водой (700 мл), настоять, принимать по 50 мл. 3 раза в сутки. - Кора дуба
Пораженные дерматитом участки протирать отваром коры дуба (1 ложка на 400 мл. воды). - Настой мяты
Хорошо успокаивает и снижает зуд настой мяты и мелиссы. Для приготовления взять по столовой ложке трав, залить 2-мя стаканами кипятка, настоять 5 часов. Пить перед сном по 100-150 мл.
- Отвар крапивы
Стакан свежего растения на литр воды, можно принимать по 100 мл., дополнительно прикладывая примочки на больные места. - Витамин А
Полезный при дерматите витамин А можно потреблять в такой форме: натереть на мелкой терке 3 моркови, залить массу 400 мл. растительного масла, настоять 2-3 суток. Принимать по ложке средства ежедневно длительно (не менее 2-х месяцев).
- Ванна из крапивы
Благотворно действуют на кожу ванны по народным рецептам. Для приготовления взять в равных частях крапиву, корень лопуха, тысячелистник и фиалку трехцветную (по 50 грамм), залить 2-мя литрами кипятка, дать настояться не менее 2-х часов. Вылить в теплую ванну; время проведения процедуры – 30 минут. - Ванна из березовых почек
Еще один рецепт ванны против атопического дерматита: залить 100 грамм березовых почек литром воды, вскипятить, оставить на час. - Ванна с добавлением картофельного крахмала
Способна снизить зуд и уменьшить воспаление. Для процедуры влить предварительно разведенный в воде крахмал в наполненную ванну, время сеанса – 20 минут.
Лечить кожные высыпания можно свежим овсяным отваром, принимать который в небольшом количестве нужно перед едой. Лечение отваром должно длиться не меньше одного месяца. Содержащиеся в нем полезные вещества повышают иммунитет и сопротивляемость организма к аллергическим реакциям. Лечение народными средствами вполне может сочетаться с медикаментозным.
Диета
Диета при атопическом дерматите должна быть только гипоаллергенной. В периоды обострения заболевания за питанием необходимо следить особо тщательно. Из рациона питания исключаются все продукты, которые являются сильными аллергенами.
Назначается в качестве дополнения к медикаментозному лечению, её соблюдение позволяет быстро достичь выздоровления, отсрочить повторное проявление болезни.
Гипоаллергенная диета при атопическом дерматите назначается индивидуально для каждого пациента, но существует также список продуктов, который един для всех больных и выдаётся им при проведении лечения.
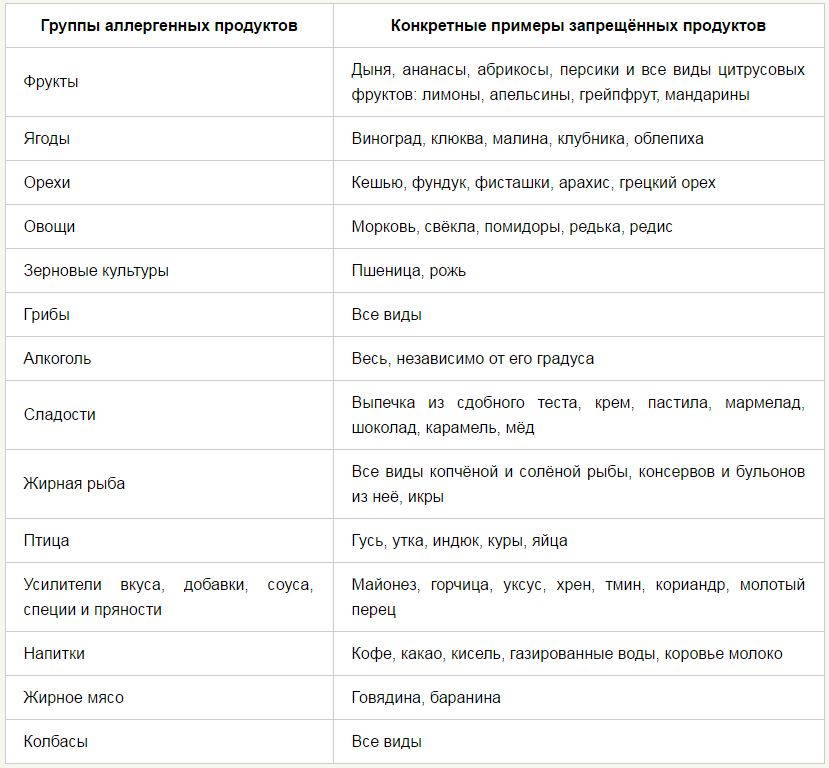
Приведение в норму диеты при лечении очень важно для тех, кто подвержен атопическому дерматиту, при этом следует отказаться от продуктов с повышенным раздражающим действием, в частности от:
- апельсинов и мандаринов;
- шоколадных изделий;
- кофейных напитков;
- мяса курицы;
- пряных приправ;
- жареных и жирных блюд.
Одновременно надо больше потреблять кисломолочных продуктов, каш и супов из крупы, отварного мяса, блюд из вареных овощей.

Диета для взрослых и детей может включать такие продукты, как:
- хлебобулочные изделия несдобные;
- льняное и подсолнечное масло;
- крупы;
- картофель;
- овощи кроме свеклы;
- яблоки зеленые и бананы;
- нежирные рыба и мясо.
Сбалансированная диета предлагается врачом больному как дополнительное эффективное средство для того, чтобы вылечить организм и исключить рецидив болезни. Она обязательно входит в комплексное лечение взрослых.
Профилактика
Профилактика заболевания может быть первичной и вторичной. В первом случае все меры будут направлены на то, чтобы предотвратить развитие заболевания в целом. Во втором же случае меры будут нацелены на уменьшение проявлений дерматита и снижения числа его обострений в год.
Первичная профилактика:
- Беременная женщина должна очень строго соблюдать диету. Её должен подобрать врач.
- Кормление грудью. Материнское молоко – это идеальное питание для малыша в первые месяцы его жизни. Если мама будет кормить его как минимум шесть месяцев, то это значительно снизит риск развития у него атопического дерматита.
- Во время лактации женщине следует полностью исключить из рациона продукты, имеющие сильную аллергическую активность. К ним относят рыбные продукты, белки яиц, молоко и прочее.
- Добавляйте в рацион питания ребёнка продукты очень осторожно. Ни в коем случае не начинайте его кормление с продуктов, которые являются мощными аллергенами.
https://www.youtube.com/watch?v=ayppLBUMInY
Вторичная профилактика:
- Необходимо избегать пересыхания кожи.
- Необходимо по максимуму избегать контакта с аллергенами. Со временем сам человек понимает, что вызывает у него обострение дерматита. Это может быть шерсть, продукты или пыль. Всего этого нужно будет избегать;
- Заболевание всегда сопровождается сильным зудом. И порой человек не выдерживает и начинает расчёсывать поражённый участок. Этого делать нельзя, так как такие действия могут значительно усложнить течение заболевания. Есть несколько советов, которые помогут снизить вероятность расчесывания. В обязательном порядке необходимо коротко подстричь ногти. Область, которая зудит, всегда должна быть прикрыта одеждой, даже во время сна.
Рекомендуем к прочтению статью: «Полезные свойства витаминов «Ундевит».
После того как удалось вылечить столь серьезное заболевание и подавить его симптомы, стоит задуматься о профилактической терапии с целью поддержания полученного результата и восстановления поврежденной кожи.
- По рекомендации дерматологов для очищения и увлажнения кожи стоит использовать средства, содержащие термальную воду. Она содержит большое количество минералов, которые обеспечивают коже защитный слой, предотвращая потерю влаги.
- Также могут использоваться косметические средства и средства очищения кожи без содержания раздражающих кожу компонентов.
- Показывают отличные результаты средства с содержанием цинка и березовым дегтем.
- Не стоит забывать про гипоаллергенную диету.
После снижения проявлений дерматита и наступления ремиссии проводится поддерживающая терапия с целью восстановления поврежденной кожи, особенно ее липидного слоя. Также очень важно соблюдение правил ежедневной гигиены.
Важно! Дерматологи рекомендуют использовать кремы, гели для душа, лосьоны для тела после душа, содержащие термальную воду.
Термальная вода насыщена необходимыми минералами, создающими на коже защитную пленку, тем самым предотвращая потерю влаги. Помимо этого, применение термальной воды может увеличивать синтез интерферона в организме, что способствует укреплению защитных свойств иммунной системы. Мыло и косметика не должны содержать раздражающих кожу компонентов.
[spoiler title=»Источники»]
- http://103med.ru/stati/dermatologiya/atopicheskij-dermatit-lechenie#p_1
- http://allergyexpert.ru/dermatit/atopicheskij-dermatit-foto-u-vzroslyh.html
- http://dermet.ru/kg_al/der/atopicheskij-dermatit-u-vzroslyx-lechenie.html#i-2
- http://simptomer.ru/bolezni/kozhnye-zabolevaniya/898-atopicheskij-dermatit-simptomy
- http://kozhica.ru/bolezni/dermatit/lechenie-atopicheskogo-dermatita-u-vzroslyh.html
- http://vashdermatolog.ru/bolezni/dermatit/atopicheskij-dermatit-u-vzroslyh.html
[/spoiler]













